ભાષાઓ:
મુખ્ય સંપાદકના ડેસ્ક પરથી

પ્રાદેશિક સંપાદક

કન્સલ્ટન્ટ એન્ડોક્રિનોલોજિસ્ટ, ઝાયડસ હોસ્પિટલ, અમદાવાદ.
એડોપોઝિટી સામે કાર્યવાહી
વધારે વજન અને સ્થૂળતા વિશેના તથ્યો
વિશ્વવ્યાપી રોગચાળો

જાતિગત સર્વાંગીતા
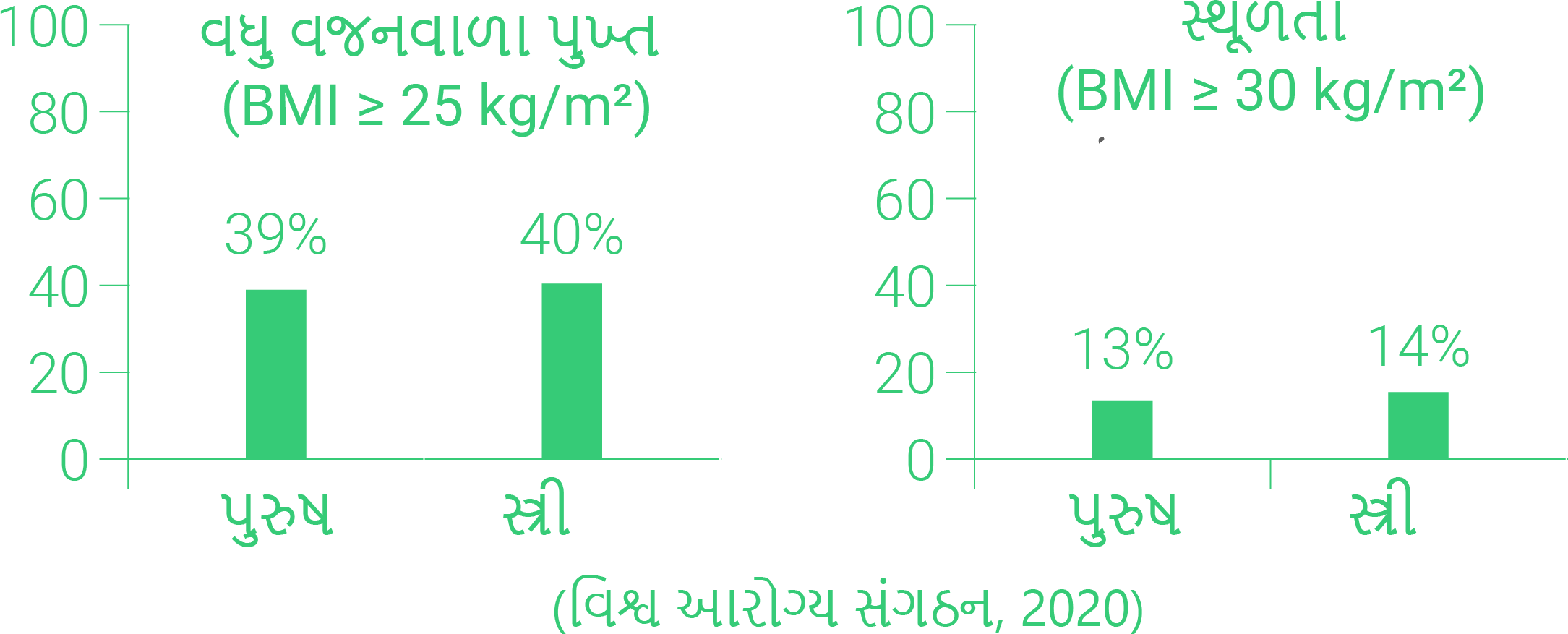
વૈશ્વિક વ્યાપ

બાળકો અને કિશોરો

આરોગ્ય ખર્ચ
સ્થૂળતા સંબંધિત આરોગ્ય પરિસ્થિતિઓ વૈશ્વિક આરોગ્ય સંભાળ ખર્ચમાં નોંધપાત્ર હિસ્સો ધરાવે છે. જો કોઈ પગલાં લેવામાં નહીં આવે, તો 2030 સુધીમાં વધુ વજન અને સ્થૂળતાનો વૈશ્વિક આર્થિક બોજ વાર્ષિક 3 ટ્રિલિયન યુએસ ડોલર સુધી પહોંચવાનો અંદાજ છે, જે 2060 સુધીમાં વધીને 18 ટ્રિલિયન યુએસ ડોલરથી વધુ થઈ જશે.



સ્થૂળતા શું છે?
સ્થૂળતા એ એક ક્રોનિક તબીબી સ્થિતિ છે જે શરીરની ચરબીના વધુ પડતા સંચય દ્વારા વર્ગીકૃત થયેલ છે જે સ્વાસ્થ્યને પ્રતિકૂળ અસર કરે છે. લેન્સેટ વ્યાખ્યા મુજબ, ક્લિનિકલ સ્થૂળતા એ એક ક્રોનિક, પ્રણાલીગત બીમારી છે જે પેશીઓ, અવયવો, સમગ્ર વ્યક્તિ અથવા તેના સંયોજનમાં વધુ પડતા મેદસ્વીપણાને કારણે થતા કાર્યમાં ફેરફાર દ્વારા વર્ગીકૃત થયેલ છે. ક્લિનિકલ સ્થૂળતા ગંભીર અંતિમ-અંગ નુકસાન તરફ દોરી શકે છે, જેના કારણે જીવન-પરિવર્તનશીલ અને સંભવિત રીતે જીવલેણ ગૂંચવણો (દા.ત., હૃદયરોગનો હુમલો, સ્ટ્રોક અને કિડની નિષ્ફળતા) થાય છે. જો કે, સ્થૂળતા ફક્ત એક સંખ્યા કરતાં વધુ છે - તેમાં એક જટિલતા શામેલ છે શારીરિક, આનુવંશિક, વર્તણૂકીય અને પર્યાવરણીય પરિબળોનો આંતરપ્રક્રિયા.
સ્થૂળતા વિવિધ શારીરિક, માનસિક અને કાર્યાત્મક લક્ષણો દ્વારા પ્રગટ થાય છે, જેમાં નીચેનાનો સમાવેશ થાય છે:
 વધારે પડતી શરીરની ચરબી:દૃશ્યમાન સંચય, ખાસ કરીને પેટની આસપાસ (મધ્યસ્થ સ્થૂળતા).
વધારે પડતી શરીરની ચરબી:દૃશ્યમાન સંચય, ખાસ કરીને પેટની આસપાસ (મધ્યસ્થ સ્થૂળતા).
 ગતિશીલતામાં ઘટાડો: વધુ વજનને કારણે શારીરિક પ્રવૃત્તિઓ કરવામાં મુશ્કેલી.
ગતિશીલતામાં ઘટાડો: વધુ વજનને કારણે શારીરિક પ્રવૃત્તિઓ કરવામાં મુશ્કેલી.
 શ્વાસ લેવામાં તકલીફ:ઓછી મહેનત પણ શ્વાસ લેવામાં તકલીફનું કારણ બની શકે છે.
શ્વાસ લેવામાં તકલીફ:ઓછી મહેનત પણ શ્વાસ લેવામાં તકલીફનું કારણ બની શકે છે.
 ક્રોનિક થાક: શરીર પર શારીરિક તાણને કારણે સતત થાક.
ક્રોનિક થાક: શરીર પર શારીરિક તાણને કારણે સતત થાક.
 સાંધાનો દુખાવો: વધુ પડતું વજન સાંધા પર વધારાનો તાણ લાવે છે, જેના કારણે અસ્વસ્થતા અથવા અસ્થિવા જેવી સ્થિતિઓ થાય છે.
સાંધાનો દુખાવો: વધુ પડતું વજન સાંધા પર વધારાનો તાણ લાવે છે, જેના કારણે અસ્વસ્થતા અથવા અસ્થિવા જેવી સ્થિતિઓ થાય છે.
 માનસિક સ્વાસ્થ્ય સમસ્યાઓ: ઓછી આત્મસન્માન, હતાશા અથવા ચિંતાની લાગણી ઘણીવાર સ્થૂળતા સાથે આવે છે.
માનસિક સ્વાસ્થ્ય સમસ્યાઓ: ઓછી આત્મસન્માન, હતાશા અથવા ચિંતાની લાગણી ઘણીવાર સ્થૂળતા સાથે આવે છે.
શું તરફ દોરી જાય છે સ્થૂળતા?
સ્થૂળતા એ એક બહુપક્ષીય સ્થિતિ છે જે આનુવંશિક, વર્તણૂકીય, પર્યાવરણીય અને શારીરિક પરિબળોના જટિલ આંતરક્રિયાથી ઉદ્ભવે છે.
આનુવંશિક પરિબળો
સ્થૂળતા પ્રત્યે વ્યક્તિની સંવેદનશીલતા નક્કી કરવામાં આનુવંશિકતા મહત્વપૂર્ણ ભૂમિકા ભજવે છે. શરીર ચરબીનો સંગ્રહ અને પ્રક્રિયા કેવી રીતે કરે છે, તેમજ ભૂખ અને ચયાપચયને કેવી રીતે નિયંત્રિત કરે છે તેના પર ચોક્કસ આનુવંશિક લક્ષણો અસર કરે છે. મુખ્ય મુદ્દાઓમાં શામેલ છે:
- વારસાગત લક્ષણો: FTO અને MC4R જેવા જનીનોમાં રહેલા વિવિધતાઓ સ્થૂળતાના ઊંચા જોખમ સાથે સંકળાયેલા છે.
- કૌટુંબિક ઇતિહાસ: સ્થૂળ માતાપિતાના બાળકોમાં સામાન્ય આનુવંશિકતા અને જીવનશૈલીની આદતોને કારણે સ્થૂળતા થવાની શક્યતા વધુ હોય છે.
- ચયાપચય કાર્યક્ષમતા: કેટલાક વ્યક્તિઓમાં ચયાપચય ધીમો હોય છે, જેના કારણે આરામ કરતી વખતે ઓછી કેલરી બળે છે.

પર્યાવરણીય પરિબળો
સ્થૂળતા તરફ દોરી જતી જીવનશૈલીની આદતોને આકાર આપવામાં પર્યાવરણ મુખ્ય ભૂમિકા ભજવે છે. ઉદાહરણોમાં શામેલ છે:
- શહેરીકરણ: લીલી જગ્યાઓની મર્યાદિત પહોંચ અને વાહનો પર નિર્ભરતા શારીરિક પ્રવૃત્તિ માટેની તકો ઘટાડે છે.
- ખોરાક પર્યાવરણ: ફાસ્ટ ફૂડ અને ઉચ્ચ કેલરીવાળા નાસ્તાની સરળ ઉપલબ્ધતા નબળી આહાર પસંદગીઓને પ્રોત્સાહન આપે છે.
- સામાજિક આર્થિક સ્થિતિ: નાણાકીય અવરોધો સ્વસ્થ ખોરાક અને મનોરંજન સુવિધાઓની ઍક્સેસને મર્યાદિત કરી શકે છે.

શારીરિક નિષ્ક્રિયતા
બેઠાડુ જીવનશૈલી સ્થૂળતા માટે સૌથી મહત્વપૂર્ણ પરિબળોમાંનું એક છે. આધુનિક સુવિધાઓ અને તકનીકી પ્રગતિએ શારીરિક શ્રમની જરૂરિયાત ઘટાડી છે, જેના કારણે ઉર્જા ખર્ચ ઓછો થયો છે. ઉદાહરણોમાં શામેલ છે:
- કામનું વાતાવરણ: ડેસ્ક પર કામ કરવું અને સ્ક્રીન પર સમય પસાર કરવો શારીરિક પ્રવૃત્તિ ઘટાડે છે.
- વ્યાયામનો અભાવ: અપૂરતી એરોબિક અને શક્તિ-તાલીમ પ્રવૃત્તિઓ ઊર્જા અસંતુલન તરફ દોરી જાય છે.
- નિષ્ક્રિય મનોરંજન: ટેલિવિઝન, ગેમિંગ અને સોશિયલ મીડિયા બ્રાઉઝિંગ સક્રિય લેઝર પ્રવૃત્તિઓને બદલે છે.

તબીબી પરિસ્થિતિઓ અને દવાઓ
ચોક્કસ તબીબી પરિસ્થિતિઓ અને દવાઓ ચયાપચયમાં ફેરફાર કરીને, ભૂખ વધારીને અથવા પ્રવાહી રીટેન્શનનું કારણ બનીને સ્થૂળતામાં ફાળો આપી શકે છે. ઉદાહરણોમાં શામેલ છે:
- હોર્મોનલ ડિસઓર્ડર: હાઇપોથાઇરોડિઝમ, કુશિંગ સિન્ડ્રોમ અને પોલિસિસ્ટિક ઓવરી સિન્ડ્રોમ (PCOS) જેવી પરિસ્થિતિઓ વજનમાં વધારો કરી શકે છે.
- દવાઓ: એન્ટીડિપ્રેસન્ટ્સ, એન્ટિસાઈકોટિક્સ, કોર્ટીકોસ્ટેરોઈડ્સ અને બીટા-બ્લોકર્સ આડઅસર તરીકે વજનમાં વધારો કરી શકે છે.

માનસિક પરિબળો
માનસિક સ્વાસ્થ્ય ખાવાની વર્તણૂકોને નોંધપાત્ર રીતે પ્રભાવિત કરે છે. ભાવનાત્મક અને મનોવૈજ્ઞાનિક પરિબળો ઘણીવાર અતિશય આહાર અથવા બિનઆરોગ્યપ્રદ આહાર પેટર્નને ઉત્તેજિત કરે છે, જેમાં નીચેનાનો સમાવેશ થાય છે:
- ભાવનાત્મક આહાર: તણાવ, ચિંતા અથવા હતાશા સામનો કરવાની પદ્ધતિ તરીકે અતિશય આહાર તરફ દોરી શકે છે.
- અતિશય આહાર વિકાર (BED): અનિયંત્રિત રીતે મોટી માત્રામાં ખોરાક લેવાના વારંવારના એપિસોડ્સ દ્વારા વર્ગીકૃત થયેલ.
- ઓછો આત્મસન્માન: ખરાબ શરીરની છબી અથવા સામાજિક કલંક બિનઆરોગ્યપ્રદ વર્તણૂકોને કાયમી બનાવી શકે છે, જે એક દુષ્ટ ચક્ર બનાવે છે.
- રાત્રિ ભોજન વિકૃતિ: રાત્રિના સમયે વધુ પડતા ભોજનના વારંવારના હુમલા, ઘણીવાર અનિદ્રા અને તકલીફ સાથે, એકંદર સ્વાસ્થ્ય પર પ્રતિકૂળ અસર કરે છે.

માનસિક પરિબળો
માનસિક સ્વાસ્થ્ય ખાવાની વર્તણૂકોને નોંધપાત્ર રીતે પ્રભાવિત કરે છે. ભાવનાત્મક અને માનસિક પરિબળો ઘણીવાર વધુ પડતું ખાવાનું અથવા અનારોગ્યપ્રદ આહાર પેટર્નને ઉત્તેજિત કરે છે, જેમાં શામેલ છે:
- ભાવનાત્મક ખોરાક: તણાવ, અસ્વસ્થતા અથવા ડિપ્રેશન કોપિંગ મેકેનિઝમ તરીકે વધુ પડતું ખાવાનું કારણ બની શકે છે.
- બિન્જ ઇટિંગ ડિસઓર્ડર (BED): અનિયંત્રિત રીતે મોટી માત્રામાં ખોરાક લેવાના વારંવાર એપિસોડ દ્વારા લાક્ષણિકતા.
- ઓછો આત્મસન્માન: ખરાબ શરીરની છબી અથવા સામાજિક કલંક અનારોગ્યપ્રદ વર્તણૂકોને કાયમ રાખી શકે છે, જે એક દુષ્ટ ચક્ર બનાવે છે.
- નાઇટ ઇટિંગ ડિસઓર્ડર: રાત્રે અધિક ખોરાક લેવાના વારંવાર એપિસોડ, ઘણીવાર અનિદ્રા અને તકલીફ સાથે, જે સમગ્ર સ્વાસ્થ્યને નકારાત્મક રીતે અસર કરે છે.

આહારની આદતો
ખોટી આહાર પસંદગીઓ અને ખાવાની રીતો વજન વધારવા અને સ્થૂળતામાં નોંધપાત્ર ફાળો આપી શકે છે. સ્વસ્થ આહારની આદતો વિકસાવવા માટે આ પરિબળોને સમજવું મહત્વપૂર્ણ છે. મુખ્ય મુદ્દાઓમાં શામેલ છે:
- પ્રક્રિયા કરેલ ખોરાક: ખાંડ, બિનઆરોગ્યપ્રદ ચરબી અને ઉમેરણોનું પ્રમાણ વધુ હોય છે, આ ખોરાકમાં તૃપ્તિ ઓછી હોય છે, જે વધુ પડતું ખાવાનું તરફ દોરી જાય છે.
- ખાંડવાળા પીણાં: સોડા, એનર્જી ડ્રિંક્સ અને ફળોના રસ જેવા પીણાં જરૂરી પોષક તત્વો પૂરા પાડ્યા વિના નોંધપાત્ર કેલરી ઉમેરે છે.
- ભાગનું કદ: ખાસ કરીને રેસ્ટોરાં અથવા ફાસ્ટ-ફૂડ સેટિંગ્સમાં, મોટા પ્રમાણમાં ખાવાથી કેલરીમાં વધારો થાય છે.
- અનિયમિત ભોજન પેટર્ન: ભોજન છોડી દેવાથી અથવા મોડી રાત્રે નાસ્તો કરવાથી સામાન્ય ચયાપચય પ્રક્રિયાઓમાં વિક્ષેપ પડે છે.

ઊંઘની રીતો
ખરાબ ઊંઘની આદતોને સ્થૂળતાનું એક પરિબળ તરીકે વધુને વધુ ઓળખવામાં આવે છે. ઊંઘનો અભાવ હોર્મોનલ સંતુલનને ખલેલ પહોંચાડે છે, જેમાં નીચેનાનો સમાવેશ થાય છે:
- લેપ્ટિન અને ઘ્રેલિન: અપૂરતી ઊંઘ લેપ્ટિન (તૃપ્તિ હોર્મોન) ઘટાડે છે અને ઘ્રેલિન (ભૂખ હોર્મોન) વધારે છે, જે વધુ પડતું ખાવાનું કારણ બને છે.
- કોર્ટિસોલનું સ્તર: તણાવ-સંબંધિત ઊંઘની સમસ્યાઓ કોર્ટિસોલને વધારે છે, જે ચરબીના સંગ્રહને પ્રોત્સાહન આપે છે.

પ્રારંભિક જીવન પરિબળો
સ્થૂળતાના જોખમનો પાયો ઘણીવાર બાળપણમાં અથવા તો પ્રિનેટલ તબક્કામાં જ નાખવામાં આવે છે. પ્રભાવશાળી પરિબળોમાં શામેલ છે:
- માતૃત્વનું સ્વાસ્થ્ય: સગર્ભાવસ્થા દરમિયાન ડાયાબિટીસ અને ગર્ભાવસ્થા દરમિયાન વધુ પડતું વજન વધવાથી સંતાનોમાં સ્થૂળતાનું જોખમ વધી શકે છે.
- શિશુઓને ખોરાક આપવાની પ્રથાઓ: ફોર્મ્યુલા ફીડિંગ અને ઘન ખોરાકનો વહેલો પરિચય વજનમાં વધારો કરવામાં ફાળો આપી શકે છે.
- બાળપણની આદતો: બાળપણમાં ઉચ્ચ કેલરીયુક્ત આહાર અને શારીરિક પ્રવૃત્તિનો અભાવ ઘણીવાર પુખ્તાવસ્થામાં પણ ચાલુ રહે છે.

ક્લિનિકલ ગૂંચવણો અને સ્થૂળતા સાથે સંકળાયેલા આરોગ્ય જોખમો
સ્થૂળતા એ એક જટિલ અને ક્રોનિક તબીબી સ્થિતિ છે જે શારીરિક દેખાવથી આગળ વધે છે, જે એકંદર આરોગ્ય અને સુખાકારી પર ખૂબ જ અસર કરે છે અને તેના દૂરગામી પરિણામો પણ છે. જીવનની ગુણવત્તા અને લંબાઈ બંનેને નોંધપાત્ર રીતે અસર કરી શકે તેવા અસંખ્ય જોખમો સાથે સંકળાયેલા, સ્થૂળતા સાથે જોડાયેલા આરોગ્ય જોખમો વ્યાપક અને બહુપક્ષીય છે.
સ્થૂળતા વિવિધ કાર્ડિયોવેસ્ક્યુલર પરિસ્થિતિઓ માટે એક મુખ્ય જોખમ પરિબળ છે, જેમાં શામેલ છે:
શરીરમાં વધુ પડતી ચરબી ધમનીઓમાં ચરબીના થાપણોને પ્રોત્સાહન આપીને CAD થવાનું જોખમ વધારે છે, જેના કારણે એથરોસ્ક્લેરોસિસ અને રક્તવાહિનીઓ સાંકડી થાય છે.
સ્થૂળતા હાઈ બ્લડ પ્રેશર સાથે ગાઢ રીતે સંકળાયેલી છે, જે હૃદય પર તાણ લાવે છે અને હૃદયની નિષ્ફળતા, સ્ટ્રોક અને કિડનીને નુકસાનનું જોખમ વધારે છે.
સ્થૂળતા હૃદયના કાર્યભારમાં વધારો કરીને અને સમય જતાં કાર્યમાં બગાડ કરીને હૃદયની નિષ્ફળતામાં ફાળો આપે છે.
સ્થૂળતા એ પ્રકાર 2 ડાયાબિટીસના મુખ્ય કારણોમાંનું એક છે - આ સ્થિતિ ઇન્સ્યુલિન પ્રતિકાર અને ઉચ્ચ રક્ત ખાંડના સ્તર દ્વારા વર્ગીકૃત થયેલ છે. શરીરની વધારાની ચરબી, ખાસ કરીને પેટના વિસ્તારની આસપાસ, શરીરની ઇન્સ્યુલિનનો અસરકારક રીતે ઉપયોગ કરવાની ક્ષમતાને નબળી પાડી શકે છે, જેના કારણે લોહીમાં ગ્લુકોઝનું સ્તર વધે છે. સમય જતાં, આ ન્યુરોપથી, રેટિનોપેથી, કિડની નિષ્ફળતા અને રક્તવાહિની સમસ્યાઓ જેવી ગંભીર ગૂંચવણોમાં પરિણમી શકે છે.

સ્થૂળતા સ્લીપ એપનિયા સાથે ગાઢ રીતે જોડાયેલી છે, એક એવી સ્થિતિ જેમાં ઊંઘ દરમિયાન શ્વાસ વારંવાર અટકી જાય છે અને ફરી શરૂ થાય છે. ગરદન અને ગળાની આસપાસ વધારાની ચરબી વાયુમાર્ગને અવરોધિત કરી શકે છે, જેના કારણે રાત્રે વારંવાર જાગવું પડે છે અને ખરાબ ગુણવત્તાવાળી ઊંઘ આવે છે. આનાથી દિવસનો થાક, હાઈ બ્લડ પ્રેશર, હૃદય રોગ અને સ્ટ્રોક થઈ શકે છે.

સ્લીપ એપનિયા ઉપરાંત, સ્થૂળતા શ્વસન સમસ્યાઓની શ્રેણીનું કારણ બની શકે છે, જેમાં શામેલ છે:
સ્થૂળતા હાયપોવેન્ટિલેશન સિન્ડ્રોમ (OHS):OHS ત્યારે થાય છે જ્યારે શરીરમાં વધારાની ચરબીને કારણે શ્વાસ લેતી વખતે શરીર કાર્બન ડાયોક્સાઇડને પૂરતા પ્રમાણમાં બહાર કાઢી શકતું નથી. આ સ્થિતિ ઓક્સિજનનું સ્તર ઓછું કરી શકે છે અને શ્વસન નિષ્ફળતા જેવી ગૂંચવણો તરફ દોરી શકે છે.
અસ્થમા:સ્થૂળતાને અસ્થમાના વધતા બનાવો સાથે જોડવામાં આવી છે, સંભવતઃ શરીરમાં બળતરાને કારણે જે ફેફસાંને અસર કરે છે.
વધુ વજન ઉપાડવાથી સાંધા અને હાડકાં પર, ખાસ કરીને શરીરના નીચલા ભાગમાં, અયોગ્ય તાણ આવે છે. આનાથી નીચેનાનો વિકાસ થવાનું જોખમ વધે છે:
ઑસ્ટિયોઆર્થરાઇટિસ:સ્થૂળતા સાંધાના કોમલાસ્થિના અધોગતિને વેગ આપે છે, ખાસ કરીને ઘૂંટણ, હિપ્સ અને નીચલા પીઠ જેવા વજન સહન કરતા સાંધાઓમાં.
ગાઉટ:સ્થૂળ વ્યક્તિઓમાં યુરિક એસિડનું ઉચ્ચ સ્તર ગાઉટનું જોખમ વધારે છે, જે સંધિવાનો એક પીડાદાયક સ્વરૂપ છે જે સાંધાને, ખાસ કરીને મોટા અંગૂઠાને અસર કરે છે.
નીચલા પીઠનો દુખાવો:કરોડરજ્જુ પર વધેલો તાણ દીર્ઘકાલીન અગવડતામાં ફાળો આપે છે.

સ્થૂળતા કેટલાક પ્રકારના કેન્સરના વધતા જોખમ સાથે સંકળાયેલી છે, જેમાં શામેલ છે:
સ્તન કેન્સર:પોસ્ટમેનોપોઝલ મહિલાઓમાં, સ્થૂળતા સ્તન કેન્સરના વધતા જોખમ સાથે જોડાયેલી છે કારણ કે એડિપોઝ ટીશ્યુ દ્વારા ઉત્પાદિત એસ્ટ્રોજનનું સ્તર ઊંચું હોય છે.
વધુ વજન કોલોરેક્ટલ કેન્સરના વધતા જોખમ સાથે જોડાયેલું છે, સંભવતઃ શરીરમાં ઇન્સ્યુલિન અને વૃદ્ધિ પરિબળોના વધેલા સ્તરને કારણે.
સ્થૂળતા ધરાવતી મહિલાઓને એન્ડોમેટ્રિયલ કેન્સર થવાની શક્યતા વધુ હોય છે, કારણ કે વધુ પડતી ચરબી હોર્મોન સ્તરને, ખાસ કરીને એસ્ટ્રોજનને બદલી શકે છે.
સ્થૂળતા નોન-આલ્કોહોલિક ફેટી લિવર ડિસીઝ (NAFLD)નું મુખ્ય કારણ છે, જે નોન-આલ્કોહોલિક સ્ટેટોહેપેટાઇટિસ (NASH), સિરોસિસ અને લિવર ફેલ્યોર સુધી પહોંચી શકે છે. લિવરમાં ચરબીનો સંચય તેના સામાન્ય કાર્યમાં દખલ કરે છે અને પરિણામે લિવરમાં બળતરા અને ડાઘ પડી શકે છે.
સ્થૂળતા પાચન સ્વાસ્થ્યને પ્રતિકૂળ અસર કરે છે, જે નીચેની પરિસ્થિતિઓની સંભાવના વધારે છે:
સ્થૂળતા કોલેસ્ટ્રોલનું સ્તર વધારે છે, જેનાથી પિત્તાશયની પથરી બને છે.
પેટની ચરબી પેટ પર દબાણ લાવે છે, જેનાથી એસિડ રિફ્લક્સ થાય છે.
સ્થૂળતા પ્રજનન સ્વાસ્થ્યને અસર કરી શકે છે, જેનાથી ગૂંચવણો થઈ શકે છે જેમ કે:
સ્થૂળતા PCOS માં જોવા મળતી હોર્મોનલ અસંતુલનને વધુ તીવ્ર બનાવે છે, જે વંધ્યત્વ અને અનિયમિત માસિક ચક્ર તરફ દોરી શકે છે.
સ્થૂળ મહિલાઓને ગર્ભાવસ્થા સંબંધિત ગૂંચવણોનું જોખમ વધારે હોય છે, જેમાં ગર્ભાવસ્થા ડાયાબિટીસ, પ્રી-એક્લેમ્પસિયા અને ગર્ભપાતનો સમાવેશ થાય છે.
વધુ વજન ઓવ્યુલેશન અને શુક્રાણુની ગુણવત્તાને અસર કરે છે.
સ્થૂળતા રક્ત પ્રવાહ અને હોર્મોન સ્તરને નબળી પાડે છે.

સ્થૂળતા ઘણીવાર મનોવૈજ્ઞાનિક પડકારો સાથે સંકળાયેલી હોય છે, જેમાં શામેલ છે:
સ્થૂળતા સાથે સંકળાયેલા કલંક અને ભેદભાવને કારણે આત્મસન્માન ઓછું થવું, શરીર પ્રત્યે અસંતોષ અને ડિપ્રેશનની લાગણી થઈ શકે છે.
સ્થૂળતા ઉચ્ચ સ્તરની ચિંતા સાથે પણ જોડાયેલી હોઈ શકે છે, કારણ કે વ્યક્તિઓ તેમના સ્વાસ્થ્ય અથવા સામાજિક સ્વીકૃતિ વિશે ચિંતા કરી શકે છે.
બિંજ ઇટિંગ ડિસઓર્ડર જેવી પરિસ્થિતિઓ સ્થૂળતા ધરાવતી વ્યક્તિઓમાં વધુ પ્રચલિત છે.

મેટાબોલિક સિન્ડ્રોમ એ હાયપરટેન્શન, એલિવેટેડ બ્લડ સુગર, અસામાન્ય કોલેસ્ટ્રોલ સ્તર અને વધારાની શરીરની ચરબી સહિતની પરિસ્થિતિઓનો સમૂહ છે, જે હૃદય રોગ, સ્ટ્રોક અને પ્રકાર 2 ડાયાબિટીસનું જોખમ વધારે છે. સ્થૂળતા મેટાબોલિક સિન્ડ્રોમના વિકાસમાં મુખ્ય ઘટક છે.
સ્થૂળતા ડાયાબિટીસ, હાયપરટેન્શન અને પ્રોટીન વિસર્જનમાં વધારા દ્વારા કિડની રોગના વિકાસમાં ફાળો આપી શકે છે. સ્થૂળ વ્યક્તિઓને ક્રોનિક કિડની રોગનું જોખમ વધારે હોય છે, જે આખરે કિડની ફેલ્યોરમાં પરિણમી શકે છે.

વધુ પડતી શરીરની ચરબી રોગપ્રતિકારક પ્રતિક્રિયાઓને બદલે છે, જેનાથી વ્યક્તિઓ ચેપ અને ક્રોનિક બળતરા માટે વધુ સંવેદનશીલ બને છે. આ બિમારીઓ અને શસ્ત્રક્રિયાઓમાંથી પુનઃપ્રાપ્તિમાં પણ અવરોધ લાવી શકે છે.

અભ્યાસો દર્શાવે છે કે ગંભીર સ્થૂળતા આ આરોગ્ય જોખમોની સંચિત અસરોને કારણે ટૂંકા આયુષ્ય સાથે સંકળાયેલી છે. 40 કે તેથી વધુ BMI ધરાવતી વ્યક્તિઓને અકાળ મૃત્યુનું જોખમ વધારે હોય છે.


દક્ષિણ એશિયાઈ પુખ્ત વયના લોકોમાં ક્લિનિકલ સ્થૂળતા માટે નિદાન માપદંડ
પુખ્ત વયના લોકોમાં
- BMI ≥ 25: સ્થૂળતાને 25 કે તેથી વધુ BMI તરીકે વ્યાખ્યાયિત કરવામાં આવે છે (WHO ની ભલામણો મુજબ એશિયન વસ્તી માટે).
- કમરનો પરિઘ: પુરુષો માટે કમરનો પરિઘ >90 સેમી (35 ઇંચ) અને સ્ત્રીઓ માટે >80 સેમી (31.5 ઇંચ) દ્વારા મધ્યસ્થ સ્થૂળતા સૂચવવામાં આવે છે.
- કમરથી હિપ ગુણોત્તર: પુરુષોમાં કમરથી હિપ ગુણોત્તર >0.90 અને સ્ત્રીઓમાં >0.85 મેટાબોલિક અને રક્તવાહિની રોગોનું જોખમ વધારે છે તે સૂચવે છે.
- શરીરની ચરબીની ટકાવારી: વધેલી આંતરડાની ચરબી અને એકંદર શરીરની ચરબીની ટકાવારીનું મૂલ્યાંકન કરવું જોઈએ, કારણ કે દક્ષિણ એશિયાઈ લોકોમાં ઓછા BMI પર શરીરમાં ચરબી વધુ હોય છે.
- વધારાના મૂલ્યાંકન: ટાઇપ 2 ડાયાબિટીસ, રક્તવાહિની રોગ, હાયપરટેન્શન અને ડિસ્લિપિડેમિયા માટે નિયમિત સ્ક્રીનીંગ કરવાની ભલામણ કરવામાં આવે છે કારણ કે ઓછા BMI પર પણ જોખમ વધારે છે.
બાળકો અને કિશોરોમાં:
- BMI ટકાવારી: સ્થૂળતાને પ્રદેશ-વિશિષ્ટ વૃદ્ધિ ચાર્ટ (દા.ત., WHO અથવા IAP ચાર્ટ) નો ઉપયોગ કરીને વય અને લિંગ માટે 95મા ટકાવારીથી ઉપરના BMI તરીકે વ્યાખ્યાયિત કરવામાં આવે છે.
- વૃદ્ધિ પેટર્ન: પ્રારંભિક શરૂઆતના સ્થૂળતાને ઓળખવા અને સામાન્ય વૃદ્ધિ ભિન્નતાઓથી અલગ પાડવા માટે વૃદ્ધિ માર્ગોનું મૂલ્યાંકન કરો.
- જીવનશૈલી અને કૌટુંબિક ઇતિહાસ: આહારનું સેવન, સ્ક્રીન સમય, શારીરિક નિષ્ક્રિયતા અને સ્થૂળતા સંબંધિત રોગોના કૌટુંબિક ઇતિહાસનું મૂલ્યાંકન શામેલ કરો.
- વધારાના મૂલ્યાંકન: ઇન્સ્યુલિન પ્રતિકાર, મેટાબોલિક સિન્ડ્રોમ, NAFLD અને ઊંઘની વિકૃતિઓનું મૂલ્યાંકન કરો, જે દક્ષિણ એશિયાઈ યુવાનોમાં વધુને વધુ સામાન્ય છે.
સ્થૂળતાની ગણતરી કરવા માટેના સાધનો
સ્થૂળતાની ગંભીરતા નક્કી કરવા અને અસરકારક સારવાર યોજનાઓ ઘડવા માટે સ્થૂળતાનું ચોક્કસ મૂલ્યાંકન કરવું ખૂબ જ મહત્વપૂર્ણ છે. સ્થૂળતાનું મૂલ્યાંકન કરવા અને શરીરની ચરબીના વિતરણને સમજવા માટે સામાન્ય રીતે વિવિધ સાધનો અને માપનો ઉપયોગ થાય છે. નીચે કેટલીક સૌથી વધુ ઉપયોગમાં લેવાતી પદ્ધતિઓ છે.
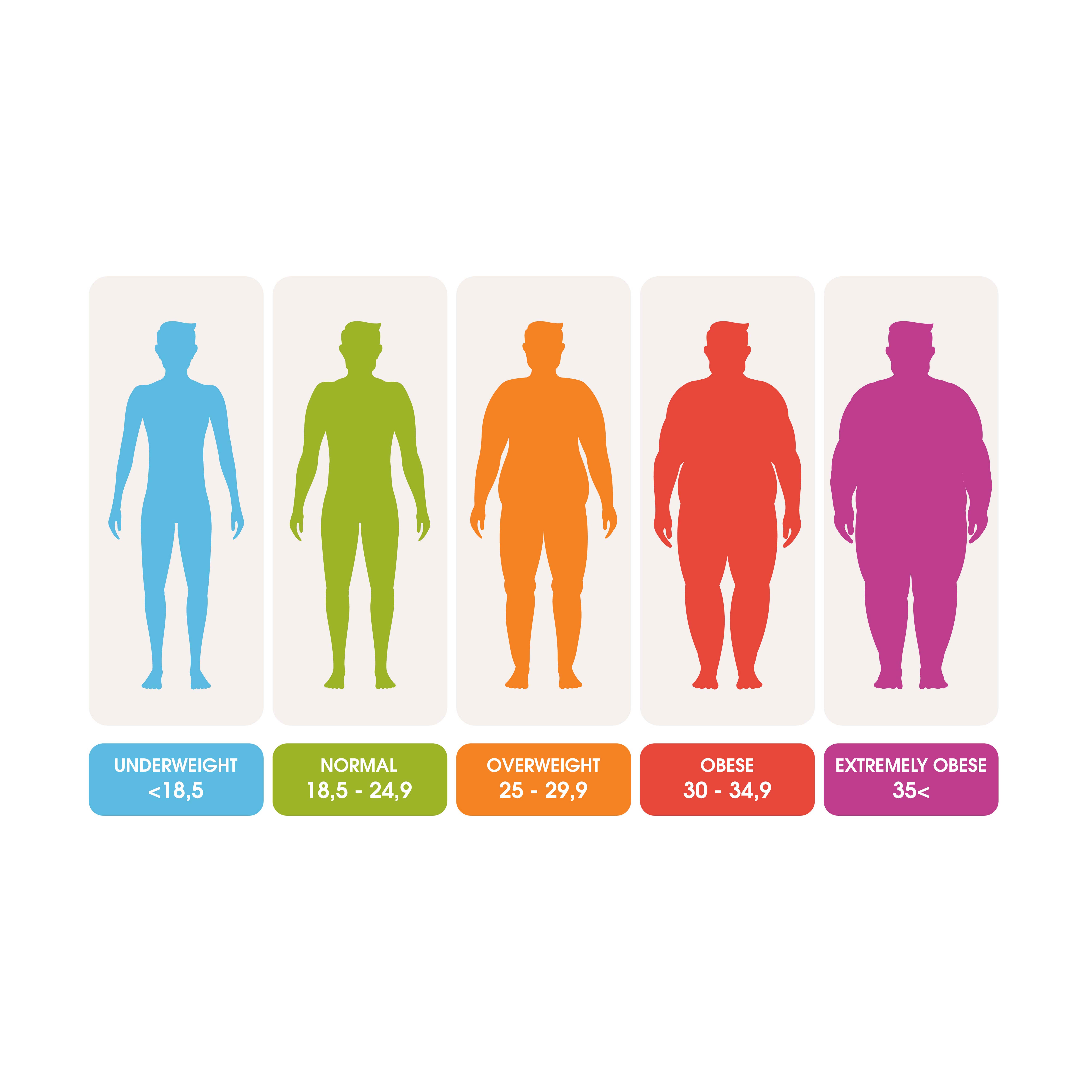
બોડી માસ ઇન્ડેક્સ (BMI)
સ્થૂળતાનું મૂલ્યાંકન કરવા માટે BMI સૌથી વધુ ઉપયોગમાં લેવાતું સાધન છે. તેની ગણતરી વ્યક્તિના કિલોગ્રામ વજનને મીટરના વર્ગમાં તેમની ઊંચાઈ દ્વારા વિભાજીત કરીને કરવામાં આવે છે:
અર્થઘટન:
- ઓછું વજન: BMI < 18.5
- સામાન્ય વજન: BMI 18.5 - 24.9
- વધુ વજન: BMI 25 - 29.9
- સ્થૂળતા: BMI ≥ 30
જોકે BMI શરીરની ચરબીનો સામાન્ય સંકેત પૂરો પાડે છે, તે સ્નાયુ સમૂહ, હાડકાની ઘનતા અથવા ચરબીના વિતરણને ધ્યાનમાં લેતું નથી.

કમર-થી-હિપ રેશિયો (WHR)
કમરથી નિતંબ ગુણોત્તર ચરબીના વિતરણનું મૂલ્યાંકન કરે છે, ખાસ કરીને પેટની ચરબી, જે મેટાબોલિક અને રક્તવાહિની રોગો માટે એક મહત્વપૂર્ણ જોખમ પરિબળ છે.
કેવી રીતે માપવું:
- કમરનો પરિઘ: કમરના સૌથી સાંકડા ભાગને માપો.
- હિપનો પરિઘ: હિપ્સના સૌથી પહોળા ભાગને માપો.
- WHR ની ગણતરી કરો: કમરના પરિઘને હિપના પરિઘ દ્વારા વિભાજીત કરો.
અર્થઘટન:
- પુરુષો: WHR > 0.90 વધુ જોખમ સૂચવે છે.
- સ્ત્રીઓ: WHR > 0.85 વધુ જોખમ દર્શાવે છે.
.jpg)
શરીરની ચરબીની ટકાવારી
BMI ની તુલનામાં શરીરની ચરબીનું વધુ સીધું માપન શરીરની ચરબી પૂરી પાડે છે. તે શરીરના કુલ વજનમાં ચરબીના પ્રમાણનો અંદાજ લગાવે છે.
માપવાની પદ્ધતિઓ:
- સ્કિનફોલ્ડ કેલિપર્સ: શરીરના ચોક્કસ સ્થળોએ ચામડીની ચરબી માપે છે.
- બાયોઇલેક્ટ્રિકલ ઇમ્પિડન્સ એનાલિસિસ (BIA): શરીરની રચનાનો અંદાજ કાઢવા માટે વિદ્યુત પ્રવાહોનો ઉપયોગ કરે છે.
- ડ્યુઅલ-એનર્જી એક્સ-રે એબ્સોર્પ્ટિઓમેટ્રી (DEXA): ચરબી, સ્નાયુ અને હાડકાના જથ્થાને માપવા માટે એક ખૂબ જ સચોટ પદ્ધતિ.
અર્થઘટન:
- પુરુષો: 10-20% શરીરની ચરબી સ્વસ્થ માનવામાં આવે છે.
- સ્ત્રીઓ: 18-28% શરીરની ચરબી સ્વસ્થ માનવામાં આવે છે.
કમર-થી-ઊંચાઈ ગુણોત્તર (WHtR)
કમર-થી-ઊંચાઈ ગુણોત્તર એ એક સરળ માપ છે જે ધ્યાનમાં લે છે કે ધડની આસપાસ વજન કેવી રીતે વહેંચાય છે અને તેને ઊંચાઈ સાથે સાંકળે છે. સંશોધન દર્શાવે છે કે સ્વાસ્થ્ય જોખમોની આગાહી કરવા માટે તે BMI કરતાં વધુ સચોટ હોઈ શકે છે.
કેવી રીતે માપવું:
- કમરનો પરિઘ: સૌથી સાંકડા ભાગમાં માપો, ખાસ કરીને નાભિ પર.
- ઊંચાઈ: કમરના પરિઘ જેટલા જ એકમમાં કુલ ઊંચાઈ માપો.
- WHtR ની ગણતરી કરો: કમરના પરિઘને ઊંચાઈ દ્વારા વિભાજીત કરો.
અર્થઘટન:
- 0.4 થી ઓછું: ઓછું વજન
- 0.4 થી 0.49: સ્વસ્થ
- 0.5 થી 0.59: વધારે વજન
- 0.6 કે તેથી વધુ: મેદસ્વી
એક સરળ નિયમ: તમારી કમરનો પરિઘ તમારી ઊંચાઈના અડધા કરતા ઓછો રાખો.
.jpg)
અન્ય સાધનો અને માપન
શરીરની રચના અને સ્થૂળતા સંબંધિત સ્વાસ્થ્ય જોખમોનું મૂલ્યાંકન કરવા માટે અન્ય ઘણા સાધનો અને તકનીકો ઉપલબ્ધ છે.
કમરનો પરિઘ
- પેટની સ્થૂળતાનું મૂલ્યાંકન કરવા માટે એક સરળ માપ.
- ઉચ્ચ જોખમ:
- પુરુષો: > 102 સેમી (40 ઇંચ)
- સ્ત્રીઓ: > 88 સેમી (35 ઇંચ)
અદ્યતન ઇમેજિંગ તકનીકો
- MRI અને CT સ્કેન: ચરબી વિતરણનું મૂલ્યાંકન કરવા માટે વિગતવાર ઇમેજિંગ પ્રદાન કરો.
- અલ્ટ્રાસાઉન્ડ: ચોક્કસ વિસ્તારોમાં આંતરડાની ચરબી માપવા માટે વપરાય છે.
હાઇડ્રોસ્ટેટિક વજન
અંડરવોટર વેઇંગ તરીકે પણ ઓળખાતી, આ તકનીક આર્કિમિડીઝના સિદ્ધાંત પર આધારિત છે અને શરીરની રચના માપવા માટેના સુવર્ણ ધોરણોમાંનું એક માનવામાં આવે છે.

સ્થૂળતાનો ઉપચાર અને સંચાલન
સ્થૂળતા એક જટિલ તબીબી સ્થિતિ છે જેને અસરકારક વ્યવસ્થાપન માટે વ્યાપક અને વ્યક્તિગત અભિગમની જરૂર છે. સારવારનો હેતુ વજન ઘટાડવું અને તેને જાળવી રાખવાનો, એકંદર આરોગ્ય સુધારવાનો અને જટિલતાઓને રોકવાનો છે. જોકે જીવનશૈલીમાં ફેરફાર એ મુખ્ય આધારસ્તંભ છે, ફાર્માકોલોજીકલ સારવારો, સર્જિકલ વિકલ્પો અને ઉભરતી ઉપચારો વધુ ગંભીર સ્થૂળતા અથવા ચોક્કસ જરૂરિયાતો ધરાવતી વ્યક્તિઓ માટે વધારાના સાધનો પૂરા પાડે છે.
કયા ડોકટરો સ્થૂળતાની સારવાર કરે છે?
સ્થૂળતાને ઘણીવાર બહુવિધ વિષયક અભિગમની જરૂર પડે છે કારણ કે તે બહુપક્ષીય સ્વભાવ ધરાવે છે. નીચેના આરોગ્યસંભાળ વ્યાવસાયિકો સ્થૂળતાના સંચાલનમાં મહત્વપૂર્ણ ભૂમિકા ભજવે છે:

- દર્દીઓ માટે સંપર્કના પ્રથમ બિંદુ તરીકે સેવા આપો.
- BMI અને અન્ય પરિમાણોનો ઉપયોગ કરીને સ્થૂળતાનું નિદાન કરો.
- સામાન્ય માર્ગદર્શન આપો અને જો જરૂરી હોય તો નિષ્ણાતોનો સંદર્ભ લો.

- હોર્મોનલ અસંતુલન અને મેટાબોલિક ડિસઓર્ડરનું નિદાન અને સારવાર કરવામાં નિષ્ણાત.
- હાઇપોથાઇરોડિઝમ, ડાયાબિટીસ અને કુશિંગ સિન્ડ્રોમ જેવી પરિસ્થિતિઓનું સંચાલન કરો જે સ્થૂળતામાં ફાળો આપી શકે છે.

- દર્દીઓને સ્વસ્થ વજન પ્રાપ્ત કરવામાં અને જાળવવામાં મદદ કરવા માટે વ્યક્તિગત ભોજન યોજનાઓ બનાવો.
- દર્દીઓને ભાગ નિયંત્રણ, સંતુલિત આહાર અને સ્વસ્થ ખાવાની આદતો વિશે શિક્ષિત કરો.

- તણાવ, ચિંતા અને ભાવનાત્મક ખાવા જેવા મનોવૈજ્ઞાનિક પરિબળોને સંબોધિત કરો.
- ભાવનાત્મક ટ્રિગર્સનું સંચાલન કરવામાં મદદ કરવા માટે કાઉન્સેલિંગ અથવા જ્ઞાનાત્મક વર્તણૂકીય ઉપચાર (CBT) પ્રદાન કરો.

- ગંભીર સ્થૂળતા ધરાવતા દર્દીઓ માટે વજન ઘટાડવાની સર્જરી કરો, જેમ કે ગેસ્ટ્રિક બાયપાસ અથવા સ્લીવ ગેસ્ટ્રેક્ટોમી.
- ઘણીવાર સર્જરી પહેલા અને પછીની સંભાળ માટે અન્ય નિષ્ણાતો સાથે સહયોગ કરો.


સારવાર વ્યૂહરચના:
જીવનશૈલીમાં ફેરફાર
જીવનશૈલીમાં ફેરફાર એ સ્થૂળતાની સારવારનો પાયો છે, જેમાં આહાર, શારીરિક પ્રવૃત્તિ અને વર્તનમાં લાંબા ગાળાના ફેરફારો પર ધ્યાન કેન્દ્રિત કરવામાં આવે છે.

આહારમાં ફેરફાર:
- કેલરી ઘટાડો: ખર્ચ કરતાં ઓછી કેલરીનો ઉપયોગ કરીને કેલરીની ઉણપ બનાવો.
- સ્વસ્થ આહારના દાખલા: શાકભાજી, ફળો, આખા અનાજ, દુર્બળ પ્રોટીન અને સ્વસ્થ ચરબીથી ભરપૂર આહાર અપનાવો, જ્યારે પ્રોસેસ્ડ ખોરાક અને ખાંડનું પ્રમાણ ઓછું કરો.
- સંરચિત ભોજન યોજનાઓ: નિયમિત ભોજન સમયપત્રક વધુ પડતું ખાવાનું અટકાવવામાં અને ચયાપચયને પ્રોત્સાહન આપવામાં મદદ કરે છે.

શારીરિક પ્રવૃત્તિ:
- એરોબિક કસરત: અઠવાડિયામાં ઓછામાં ઓછી 150–300 મિનિટ મધ્યમ-તીવ્રતાની કસરત કરો.
- શક્તિ તાલીમ: સ્નાયુ સમૂહને જાળવવા અને ચયાપચયને વેગ આપવા માટે પ્રતિકાર કસરતોનો સમાવેશ કરો.
- દૈનિક હલનચલન: ચાલવું, બાગકામ કરવું અથવા સીડી ચઢવા જેવી પ્રવૃત્તિઓ એકંદર કેલરી ખર્ચમાં વધારો કરે છે.

વર્તણૂકીય ઉપચાર:
- સ્વ-નિરીક્ષણ: નિયમિતપણે ખોરાકના સેવન, શારીરિક પ્રવૃત્તિ અને વજનનું નિરીક્ષણ કરો.
- ધ્યેય નિર્ધારણ: વજન ઘટાડવા માટે વાસ્તવિક અને વધતા જતા લક્ષ્યો સ્થાપિત કરો.
- તણાવ વ્યવસ્થાપન: અતિશય આહાર માટેના ભાવનાત્મક ટ્રિગર્સને સંબોધવા માટેની વ્યૂહરચનાઓ શીખો.

ફાર્માકોલોજીકલ સારવાર
જીવનશૈલીમાં ફેરફાર કરવા માટે દવાઓ અસરકારક સહાયક બની શકે છે, ખાસ કરીને એવા વ્યક્તિઓ માટે જે ફક્ત આહાર અને કસરત દ્વારા નોંધપાત્ર વજન ઘટાડી શકતા નથી. આ સામાન્ય રીતે ≥30 અથવા ≥27 BMI ધરાવતા વ્યક્તિઓ માટે સૂચવવામાં આવે છે જેમને સ્થૂળતા સંબંધિત સ્વાસ્થ્ય સ્થિતિઓ હોય છે. સામાન્ય દવાઓમાં શામેલ છે:
- ઓર્લિસ્ટેટ: આંતરડામાં ચરબીનું શોષણ ઘટાડે છે.
- લીરાગ્લુટાઇડ અને સેમાગ્લુટાઇડ: GLP-1 રીસેપ્ટર એગોનિસ્ટ જે ભૂખને દબાવી દે છે અને તૃપ્તિને પ્રોત્સાહન આપે છે.
- નાલ્ટ્રેક્સોન-બુપ્રોપિયન: ભૂખ અને તૃષ્ણામાં સામેલ મગજના માર્ગોને નિયંત્રિત કરે છે.
- ફેન્ટરમાઇન-ટોપીરામેટ: કેલરી બર્નિંગમાં વધારો સાથે ભૂખ દબાવવાને જોડે છે.
એ નોંધવું મહત્વપૂર્ણ છે કે દવાઓનો ઉપયોગ તબીબી દેખરેખ હેઠળ થવો જોઈએ. અસરકારકતા અને આડઅસરોનું નિરીક્ષણ કરવા માટે નિયમિત ફોલો-અપ જરૂરી છે.
બેરિયાટ્રિક સર્જરી
ગંભીર સ્થૂળતા (BMI ≥40 અથવા ≥35 સહ-રોગ રોગો સાથે) ધરાવતા વ્યક્તિઓ માટે બેરિયાટ્રિક સર્જરી ખૂબ અસરકારક વિકલ્પ છે જેમને અન્ય સારવારોથી સફળતા મળી નથી. આમાં શામેલ હોઈ શકે છે:
- ગેસ્ટ્રિક બાયપાસ: પેટનું કદ ઘટાડે છે અને કેલરી શોષણ મર્યાદિત કરવા માટે પાચનમાં ફેરફાર કરે છે.
- સ્લીવ ગેસ્ટ્રેક્ટોમી: પેટનો એક ભાગ દૂર કરે છે, ક્ષમતા અને ભૂખ હોર્મોન ઉત્પાદન ઘટાડે છે.
- એડજસ્ટેબલ ગેસ્ટ્રિક બેન્ડિંગ: પેટના કદને મર્યાદિત કરવા માટે બેન્ડનો ઉપયોગ કરે છે.
- ડ્યુઓડેનલ સ્વિચ સાથે બિલિયોપેન્ક્રિએટિક ડાયવર્ઝન: પેટના ઘટાડાને નોંધપાત્ર આંતરડાના બાયપાસ સાથે જોડે છે.
વજન ઘટાડવાના હસ્તક્ષેપોના ફાયદાઓમાં નોંધપાત્ર અને સતત વજન ઘટાડાનો સમાવેશ થાય છે, જે ડાયાબિટીસ અને હાયપરટેન્શન જેવી સ્થૂળતા સંબંધિત સ્વાસ્થ્ય પરિસ્થિતિઓમાં સુધારો લાવી શકે છે. જો કે, આ ફાયદાઓ સતત સફળતા સુનિશ્ચિત કરવા અને કોઈપણ સંભવિત સ્વાસ્થ્ય સમસ્યાઓનું સંચાલન કરવા માટે આજીવન આહારમાં ફેરફાર અને ચાલુ તબીબી દેખરેખની જરૂરિયાત સાથે આવે છે. જ્યારે લાંબા ગાળાના ફાયદા નોંધપાત્ર છે, સ્વસ્થ વજન જાળવવા માટે સતત પ્રયાસ અને દેખરેખની જરૂર છે.
મનોવૈજ્ઞાનિક અને ભાવનાત્મક ટેકો
સ્થૂળતાની સારવારની સફળતા માટે મનોવૈજ્ઞાનિક પરિબળોને સંબોધવા ખૂબ જ મહત્વપૂર્ણ છે. આમાં શામેલ છે:
- કાઉન્સેલિંગ: ભાવનાત્મક ખાવાની અને શરીરની છબીની સમસ્યાઓનું સંચાલન કરવા માટે વ્યક્તિગત અથવા જૂથ ઉપચાર.
- સપોર્ટ જૂથો: પ્રેરણા, જવાબદારી અને શેર કરેલા અનુભવો પ્રદાન કરો.
- જ્ઞાનાત્મક વર્તણૂકીય ઉપચાર (CBT): બિનઆરોગ્યપ્રદ વિચાર પેટર્ન અને વર્તણૂકોને ઓળખવામાં અને સુધારવામાં મદદ કરે છે.
એન્ડોસ્કોપિક પ્રક્રિયાઓ
મધ્યમથી ગંભીર સ્થૂળતા માટે શસ્ત્રક્રિયાના વિકલ્પ તરીકે ન્યૂનતમ આક્રમક એન્ડોસ્કોપિક તકનીકો ઉભરી રહી છે. આમાં શામેલ હોઈ શકે છે:
- ઇન્ટ્રાગેસ્ટ્રિક ફુગ્ગાઓ: ભૂખ ઓછી કરવા માટે પેટમાં અસ્થાયી રૂપે મૂકવામાં આવે છે.
- એન્ડોસ્કોપિક સ્લીવ ગેસ્ટ્રોપ્લાસ્ટી: ટાંકાનો ઉપયોગ કરીને પેટનું કદ ઘટાડે છે.
આ પ્રક્રિયાઓ ઉલટાવી શકાય તેવી છે પરંતુ લાંબા ગાળાની સફળતા માટે જીવનશૈલીમાં ફેરફારનું પાલન જરૂરી છે.
ઉભરતી ઉપચાર પદ્ધતિઓ
તબીબી સંશોધનમાં પ્રગતિ સ્થૂળતા માટે સારવારના વિકલ્પોને સતત વિસ્તૃત કરી રહી છે, જેમ કે:
- સ્થૂળતા વિરોધી રસીઓ: ભૂખ નિયમનમાં સામેલ હોર્મોન્સને લક્ષ્ય બનાવવી.
- જનીન ઉપચાર: સ્થૂળતાના વલણને સંબોધવા માટે આનુવંશિક ફેરફારોનું અન્વેષણ કરવું.
- પહેરવા યોગ્ય ટેકનોલોજી: એવા ઉપકરણો જે શારીરિક પ્રવૃત્તિનું નિરીક્ષણ કરે છે અને વાસ્તવિક સમયનો પ્રતિસાદ આપે છે.
સંકલિત અને પૂરક અભિગમો
પરંપરાગત સારવાર સાથે જોડવામાં આવે ત્યારે, સાકલ્યવાદી અભિગમો પરિણામોમાં વધારો કરી શકે છે. આમાં શામેલ છે:
- માઇન્ડફુલનેસ પ્રેક્ટિસ: યોગ અને ધ્યાન તણાવ ઘટાડે છે અને ખાવાની વર્તણૂકોમાં સુધારો કરે છે.
- વૈકલ્પિક ઉપચાર: એક્યુપંક્ચર અને બાયોફીડબેક વજન ઘટાડવાના પ્રયાસોને પૂરક બનાવી શકે છે.


આરોગ્ય સંભાળ પ્રદાતાઓ સાથે નિયમિત ફોલો-અપ્સ
પ્રગતિનું નિરીક્ષણ કરવા અને સારવાર યોજનાઓને સમાયોજિત કરવા માટે પ્રાથમિક સંભાળ ચિકિત્સકો, એન્ડોક્રિનોલોજિસ્ટ્સ અથવા ડાયેટિશિયન જેવા આરોગ્ય સંભાળ વ્યાવસાયિકો સાથે સતત ફોલો-અપ્સ મહત્વપૂર્ણ છે. નિયમિત પરામર્શ મદદ કરે છે:
- વજનમાં ફેરફાર અને આરોગ્ય માપદંડોને ટ્રેક કરો.
- વજન ઘટાડવા માટેના પડકારો અથવા અવરોધોને સંબોધિત કરો.
- પ્રોત્સાહન અને જવાબદારી પ્રદાન કરો.

વજનનું નિરીક્ષણ અને વાસ્તવિક લક્ષ્યો નક્કી કરવા
અસરકારક વજન વ્યવસ્થાપન વાસ્તવિક અને પ્રાપ્ત કરી શકાય તેવા લક્ષ્યોથી શરૂ થાય છે. અવાસ્તવિક અપેક્ષાઓ હતાશા અને પાલન ન કરવા તરફ દોરી શકે છે. વ્યૂહરચનાઓમાં શામેલ છે:
- નિયમિત દેખરેખ: સાપ્તાહિક તમારું વજન કરો અને વજન જર્નલ રાખો.
- ટૂંકા ગાળાના લક્ષ્યો: દર અઠવાડિયે 1-2 પાઉન્ડ ધીમે ધીમે વજન ઘટાડવાનું લક્ષ્ય રાખો.
- લાંબા ગાળાના લક્ષ્યો: ઝડપી સુધારાઓને બદલે ટકાઉ જીવનશૈલીમાં પરિવર્તન પર ધ્યાન કેન્દ્રિત કરો.

આનંદપ્રદ શારીરિક પ્રવૃત્તિઓનો સમાવેશ
શારીરિક પ્રવૃત્તિ સ્થૂળતા વ્યવસ્થાપનનો પાયો છે, પરંતુ ટકાઉપણું તેના પર નિર્ભર કરે છે આનંદ. તમારી પસંદગીઓ અને જીવનશૈલીને અનુરૂપ પ્રવૃત્તિઓ પસંદ કરો:
- એરોબિક કસરત: ચાલવું, તરવું અથવા સાયકલ ચલાવવું જેવી પ્રવૃત્તિઓમાં વ્યસ્ત રહો.
- શક્તિ તાલીમ: ચયાપચયને વેગ આપવા માટે સ્નાયુ સમૂહ બનાવો.
- મનોરંજક પ્રવૃત્તિઓ: નૃત્ય, હાઇકિંગ અથવા ટીમ રમતો કસરતને મનોરંજક બનાવી શકે છે.
- સક્રિય જીવનશૈલી પસંદગીઓ: ટૂંકા અંતર ચલાવવાને બદલે લિફ્ટ ઉપર સીડી પસંદ કરો અથવા ચાલવાને પસંદ કરો.

નવીનતમ સારવારો વિશે માહિતગાર રહેવું
સ્થૂળતાની સારવારમાં પ્રગતિ અસરકારક વ્યવસ્થાપન માટે સતત નવી તકો પ્રદાન કરે છે. માહિતગાર રહેવાથી વ્યક્તિઓ આરોગ્યસંભાળ પ્રદાતાઓ સાથે વિકલ્પો શોધવા અને ચર્ચા કરવા સક્ષમ બને છે:
- દવાઓ: ભૂખ દબાવવા અથવા ચરબી શોષણ માટે FDA-મંજૂર દવાઓ વિશે જાણો.
- સર્જિકલ વિકલ્પો: ન્યૂનતમ આક્રમક બેરિયાટ્રિક પ્રક્રિયાઓ વિશે અપડેટ રહો.
- ઉભરતી ઉપચાર: એન્ડોસ્કોપિક તકનીકો અથવા આનુવંશિક ઉપચાર જેવી નવીન સારવારોની તપાસ કરો.


આહાર અને જીવનશૈલી: સ્થૂળતા વ્યવસ્થાપન માટે પાયાનો પથ્થર
સ્થૂળતાના સંચાલન અને નિવારણમાં આહારમાં ફેરફાર અને જીવનશૈલીમાં હસ્તક્ષેપ આવશ્યક ઘટકો છે. સ્થૂળતાના અસરકારક સંચાલનમાં શામેલ છે:
આહાર વ્યૂહરચનાઓ
સંતુલિત પોષણ
- આખા ખોરાક પર ભાર મૂકો: શાકભાજી, ફળો, આખા અનાજ, દુર્બળ પ્રોટીન અને સ્વસ્થ ચરબીનો સમાવેશ કરો.
- પ્રોસેસ્ડ ખોરાક મર્યાદિત કરો: ખાંડવાળા નાસ્તા અને તળેલા ખોરાક જેવા ઉચ્ચ કેલરી, ઓછા પોષક તત્વોવાળા વિકલ્પો ટાળો.
- ભાગ નિયંત્રણ: વધુ પડતું ખાવાનું ટાળવા માટે નાની પ્લેટોનો ઉપયોગ કરો અને પીરસવાના કદ માપો.
ભોજન આયોજન
- સંગઠિત ભોજન: આવેગજન્ય નાસ્તો ટાળવા માટે નિયમિત ભોજન સમયનું પાલન કરો.
- સ્વસ્થ નાસ્તો: કેલરી-ઘન વિકલ્પોને બદલે બદામ, દહીં અથવા તાજા ફળો પસંદ કરો.
- હાઇડ્રેશન: ચયાપચયને ટેકો આપવા અને ભૂખ ઘટાડવા માટે દિવસભર પુષ્કળ પાણી પીવો.
ચોક્કસ આહાર
- ભૂમધ્ય આહાર: સ્વસ્થ ચરબી, દુર્બળ પ્રોટીન અને વનસ્પતિ આધારિત ખોરાક પર ધ્યાન કેન્દ્રિત કરે છે.
- ઓછા કાર્બ આહાર: ચરબી બર્ન કરવા માટે કાર્બોહાઇડ્રેટનું સેવન ઘટાડે છે.
- કેલરી-ખાધ આહાર: વ્યક્તિગત જરૂરિયાતોને અનુરૂપ કેલરી ખાધ બનાવે છે.




સ્થૂળતા વિશેની વાતો
Happy hormone - The lungs
Happy Hormones - The pineal gland-The third eye
Vocabulo Therapeutics in Obesity
Newer Modalities in Obesity Management
Complications of Obesity
નિષ્કર્ષ
સ્થૂળતા એક જટિલ છતાં અટકાવી શકાય તેવી સ્થિતિ છે જેને આહાર, જીવનશૈલી અને તબીબી હસ્તક્ષેપોનો સમાવેશ કરીને સક્રિય અભિગમની જરૂર છે. તેના કારણો, જોખમો અને સારવારના વિકલ્પોને સમજીને, વ્યક્તિઓ સ્વસ્થ વજન પ્રાપ્ત કરવા અને તેમના એકંદર સુખાકારીમાં સુધારો કરવા તરફ અર્થપૂર્ણ પગલાં લઈ શકે છે. પ્રારંભિક હસ્તક્ષેપ અને બહુ-શાખાકીય અભિગમ સ્થૂળતાના સંચાલનમાં લાંબા ગાળાની સફળતાનો માર્ગ મોકળો કરી શકે છે.
References
- Brooks, J. (2019). Obesity: Causes, prevention, and management. Journal of Public Health, 44(3), 263-270.
- Calle, E. E., & Kaaks, R. (2004). Overweight, obesity, and cancer: Epidemiological evidence and proposed mechanisms. Nature Reviews Cancer, 4(8), 579-591.
- Centers for Disease Control and Prevention (CDC). (2019). Obesity and economic costs. https://www.cdc.gov/obesity/data/economic.html
- Donnelly, J. E., Blair, S. N., Jakicic, J. M., et al. (2009). American College of Sports Medicine position stand: Appropriate physical activity intervention strategies for weight loss and prevention of weight regain. Medicine and Science in Sports and Exercise, 41(2), 459-471.
- Felson, D. T., Anderson, J. J., Naimark, A., et al. (1988). Obesity and knee osteoarthritis: The Framingham Study. Annals of Internal Medicine, 109(1), 18-24.
- Gaggini, M., Morelli, M., De Santis, M., et al. (2018). Obesity and type 2 diabetes: The role of gut hormones. Current Diabetes Reviews, 14(5), 368-377.
- González, A. A., et al. (2018). Nutritional interventions for obesity management. Journal of the American College of Nutrition, 37(4), 309-317.
- Kohler, M., et al. (2010). Obesity and obstructive sleep apnea syndrome. Journal of Clinical Sleep Medicine, 6(3), 271-276.
- Kirk, S. F., et al. (2019). The impact of poor nutrition on obesity and health outcomes. Public Health Nutrition, 22(2), 342-353.
- Lavie, C. J., et al. (2009). Obesity and cardiovascular disease: Risk factor, paradox, and impact of weight loss. Journal of the American College of Cardiology, 53(21), 1925-1932.
- Loos, R. J. F., & Yeo, G. S. H. (2020). The genetics of obesity: From discovery to biology. Nature Reviews Genetics, 21(4), 219-229.
- Luppino, F. S., et al. (2010). Overweight, obesity, and depression: A systematic review and meta-analysis of longitudinal studies. Archives of General Psychiatry, 67(3), 220-229.
- Perri, M. G., et al. (2014). Long-term management of obesity and its complications: Behavioral strategies. Journal of Clinical Psychology, 70(5), 433-441.
- Tremblay, M. S., et al. (2010). Sedentary behavior and obesity: The case for an active lifestyle. British Journal of Sports Medicine, 44(1), 3-9.
- World Health Organization (WHO). (2020). Obesity and overweight: Fact sheet. https://www.who.int/news-room/fact-sheets/detail/obesity-and-overweight
- National Institute of Diabetes and Digestive and Kidney Diseases. Overweight & Obesity Statistics. National Institutes of Health. Available at: https://www.niddk.nih.gov/health-information/health-statistics/overweight-obesity