உயர்அபாயக்குழுக்களுக்கானதனிப்பயன்காயபராமரிப்புஆலோசனைகள்
ஒவ்வொரு நோயாளி குழுவிற்கும் காய பராமரிப்பு தனித்தனியாக திட்டமிடப்பட வேண்டும்; ஏனெனில் ஒவ்வொருவருக்கும் அபாய நிலையும் காயம் குணமடையும் முறையும் வேறுபடும். இந்த வேறுபாடுகளை புரிந்து கொண்டு ஆதாரங்களின் அடிப்படையிலான பராமரிப்பை பின்பற்றினால் சிக்கல்கள் குறைந்து விரைவான குணமடைதல் சாத்தியமாகும்.
உயர் அபாயக் குழுக்கள்: மூத்தோர், நீரிழிவு நோயாளிகள் மற்றும் படுக்கையிலேயே இருக்கும் நோயாளிகள்
1. மூத்தோர்
• வயது அதிகரிக்கும்போது தோல் மெல்லியதாகி, கொலாஜன் உற்பத்தி குறைகிறது; இரத்தச் சுழற்சி குறைவதால் காயம் குணமடைய அதிக நேரம் எடுக்கிறது.
• மென்மையான சோப்பு மற்றும் தண்ணீர் அல்லது சாலைன் பயன்படுத்தி காயத்தை மெதுவாக சுத்தம் செய்தல், சுத்தத்தை பேணுதல் மற்றும் போவிடோன்-அயோடைன் போன்ற மென்மையான கிருமிநாசினியைப் பயன்படுத்துதல் தொற்றுகளைத் தடுக்கும்.
• புரதம், வைட்டமின் C, துத்தநாகம் (Zinc) நிறைந்த உணவு, போதுமான திரவ உட்கொள்ளல் மற்றும் அடிக்கடி உடல் நிலையை மாற்றுதல் காயம் குணமடைய உதவுகின்றன.
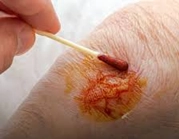
2. நீரிழிவு நோயாளிகள்
• நீரிழிவு நரம்பு பாதிப்பு (Diabetic neuropathy) மற்றும் குறைந்த இரத்தச் சுழற்சி காரணமாக காயம் குணமடைவதில் தாமதம் ஏற்பட்டு, தொற்று அபாயம் அதிகரிக்கிறது.
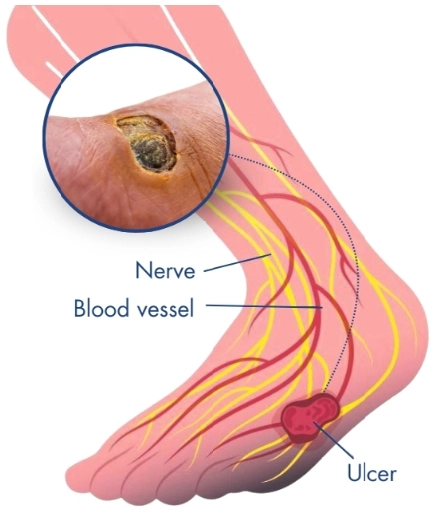
• தினசரி பாத பரிசோதனை, சரியான காலணி பயன்பாடு மற்றும் சாலைன் அல்லது கிருமிநாசினி திரவத்தால் காயத்தை சுத்தம் செய்தல் முக்கியமான முன்னெச்சரிக்கை நடவடிக்கைகள்.
• இரத்த சர்க்கரை அளவை கட்டுப்பாட்டில் வைத்தல், பாதுகாப்பான காலணிகள் அணிதல் மற்றும் காயம் தெரிந்தவுடன் உடனடி மருத்துவ ஆலோசனை பெறுதல் புண்கள் மற்றும் சிக்கல்களைத் தடுக்க உதவுகிறது.
3. படுக்கையிலேயே இருக்கும் நோயாளிகள்
• நீண்ட நேரம் ஒரே நிலைப்பாட்டில் இருப்பதால் படுக்கையிலேயே இருக்கும் நோயாளிகளுக்கு அழுத்தப் புண்கள் (Pressure ulcers) ஏற்படும் அபாயம் அதிகம்.
• ஒவ்வொரு இரண்டு மணி நேரத்திற்கும் உடல் நிலையை மாற்றுதல், அழுத்தம் குறைக்கும் மெத்தைகள் (pressure-relief mattresses) பயன்படுத்துதல் மற்றும் தோலை சுத்தமாகவும் உலர்ந்ததாகவும் வைத்தல் மிகவும் அவசியம்.

• தொடக்க நிலையிலேயே கிருமிநாசினி பயன்பாடு, போதுமான புரத உட்கொள்ளல் மற்றும் பராமரிப்பாளர்களின் விழிப்புணர்வு விரைவான குணமடைதலை ஊக்குவிக்கிறது.
4. குழந்தைகள்
• விளையாட்டின்போது குழந்தைகளுக்கு சிறிய வெட்டுகள், காயங்கள் அல்லது சிராய்ப்புகள் ஏற்படலாம்; சரியாக சுத்தம் செய்யப்படாவிட்டால் அவை தொற்றாக மாறலாம்.
• சுத்தமான தண்ணீர் அல்லது சாலைன் மூலம் காயத்தை கழுவி, போவிடோன்-அயோடைன் போன்ற மென்மையான கிருமிநாசினியைப் பூசி, சுத்தமான கட்டுப்பட்டை (bandage) போட வேண்டும்.
• டெட்டனஸ் தடுப்பூசி புதுப்பிக்கப்பட்டிருக்கிறதா என்பதை உறுதி செய்ய வேண்டும்; சிவப்பு, வீக்கம் அல்லது பூளை (pus) காணப்பட்டால் உடனடி கவனம் தேவை.
5. கர்ப்பிணிப் பெண்கள்
• கர்ப்பகாலத்தில் ஹார்மோன் மாற்றங்கள் மற்றும் தோல் உணர்வுத்திறன் அதிகரிப்பதால் காயம் குணமடைவதில் தாமதம் ஏற்படலாம்.
• சாலைன் அல்லது தண்ணீரால் காயத்தை மெதுவாக சுத்தம் செய்தல், மருத்துவரின் ஆலோசனை இன்றி எந்த கிருமிநாசினியையும் பயன்படுத்தாமல் இருப்பது மற்றும் ஆல்கஹால் அடிப்படையிலான தயாரிப்புகளைத் தவிர்ப்பது நல்லது.
• போதுமான புரதம், இரும்புச்சத்து மற்றும் வைட்டமின்கள் கொண்ட உணவு, அதிக அளவு தண்ணீர் குடித்தல் மற்றும் எந்த காய பராமரிப்பு தயாரிப்பையும் பயன்படுத்துவதற்கு முன் மருத்துவரின் ஆலோசனை பெறுதல் அவசியம்.
போவிடோன்-அயோடைன்: முழுமையான காய பராமரிப்பிற்கான நம்பகமான தீர்வு

போவிடோன்-அயோடைன் என்பது நன்கு நிறுவப்பட்ட கிருமிநாசினியாகும்; இது பாக்டீரியா, வைரஸ், பூஞ்சை மற்றும் புரோட்டோசோவாக்களுக்கு எதிராக செயல்படுகிறது. அதன் பாதுகாப்பு மற்றும் பல்துறை பயன்பாடு காரணமாக மூத்தோர், நீரிழிவு நோயாளிகள், கர்ப்பிணிப் பெண்கள் மற்றும் குழந்தைகளுக்கும் இது பொருத்தமானதாகும். அயோடைனுக்கு அலர்ஜி இருப்பின் மருத்துவரின் ஆலோசனையின் பேரில் மட்டுமே பயன்படுத்த வேண்டும்.
முடிவுரை
உயர் அபாயக் குழுக்களில் சரியான மற்றும் தனிப்பயன் காய பராமரிப்பு சிறந்த விளைவுகளை அளிக்கிறது. மூத்தோருக்கு மென்மையான பராமரிப்பு, நீரிழிவு நோயாளிகளுக்கு கடுமையான தொற்று கட்டுப்பாடு, படுக்கையிலேயே இருக்கும் நோயாளிகளுக்கு அழுத்தக் காயங்கள் தடுப்பு, மற்றும் குழந்தைகள் மற்றும் கர்ப்பிணிப் பெண்களுக்கு பாதுகாப்பான கிருமிநாசினி பயன்பாடு அவசியம். பல்வேறு வகை காயங்களுக்கு போவிடோன்-அயோடைன் ஒரு நம்பகமான தேர்வாக கருதப்படுகிறது.
References
1. Ernstmeyer K,
Christman E, editors. Chapter 20: Wound Care. In: Nursing Skills [Internet].
Eau Claire (WI): Chippewa Valley Technical College; 2021. [cited 2025 Jul 25].
Available from: https://www.ncbi.nlm.nih.gov/books/NBK593201/
2. Thomas DR.
Age-related changes in wound healing. Adv Skin Wound Care. 2001;14(6):312–320.
3. Guo S,
DiPietro LA. Factors affecting wound healing. J Dent Res. 2010;89(3):219–229.
4. Baranoski
S, Ayello EA. Wound Care Essentials: Practice Principles. 5th ed. Philadelphia:
Wolters Kluwer; 2020.
5. American
Podiatric Medical Association. Diabetic wound care. Available from: https://www.apma.org/patients-and-the-public/conditions-affecting-the-foot-and-ankle/diabetic-wound-care/
6. Lipsky BA,
et al. 2012 Infectious Diseases Society of America clinical practice guideline
for diabetic foot infections. Clin Infect Dis. 2012;54(12):e132–173.
7. Jaul E,
Barron J, Rosenzweig JP, Menczel J. An overview of pressure ulcer
pathophysiology and risk factors. Int Wound J. 2018;15(1):217–225.
8. National
Pressure Injury Advisory Panel (NPIAP). Prevention and Treatment of Pressure
Ulcers/Injuries: Clinical Practice Guideline. 2019.
9. European
Pressure Ulcer Advisory Panel, NPIAP, Pan Pacific Pressure Injury Alliance.
Prevention and Treatment of Pressure Ulcers/Injuries: Clinical Practice
Guideline. 2019.
10. Nationwide
Children’s Hospital. Small cuts and scrapes. Available from: https://www.nationwidechildrens.org/conditions/health-library/small-cuts-and-scrapes
11. Centers for
Disease Control and Prevention (CDC). Tetanus: For Clinicians. Available
from: https://www.cdc.gov/tetanus
12. Kerr OA,
Ferguson J, Attili SK, et al. Dermatologic and cosmetic procedures in
pregnancy. J CutanAesthet Surg. 2012;5(2):77–87.
13. Bigliardi
PL, Alsagoff SAL, El-Kafrawi HY, Pyon JK, Wa CTC, Villa MA. Povidone iodine in
wound healing: A review of current concepts and practices. Int J Surg.
2017;44:260–8.






Please login to comment on this article