
 Mr. Ravi Nirwal
Mr. Ravi Nirwal
डायबिटिक नेफ्रोपैथी – विस्तार से जाने | Diabetic Nephropathy in Hindi
डायबिटिक नेफ्रोपैथी क्या है? What is diabetic nephropathy?
डायबिटिक नेफ्रोपैथी या मधुमेह अपवृक्कता (diabetic nephropathy) एक तरह का क्रोनिक किडनी रोग (सीकेडी – CKD) है। इस क्रोनिक किडनी डिजीज में व्यक्ति की किडनी डायबिटीज की वजह से खराब हो जाती है, जिसमें काफी लंबा समय लगता है। यह एक दीर्घकालिक किडनी रोग (long-term kidney disease) है। किडनी फेल्योर का यह प्रकार टाइप 1, टाइप 2, या गर्भकालीन डायबिटीज (gestational diabetes) से जूझने वाले व्यक्तियों को हो सकता है।
डायबिटिक नेफ्रोपैथी के लक्षण क्या हैं? What are the symptoms of diabetic nephropathy?
मधुमेह अपवृक्कता समय के साथ विकसित होती है, अक्सर शुरुआती चरणों में कुछ ध्यान देने योग्य लक्षण नहीं होते हैं। जैसे-जैसे स्थिति बढ़ती है, लक्षण अधिक स्पष्ट हो सकते हैं। मधुमेह अपवृक्कता से जुड़े सामान्य लक्षण इस प्रकार हैं :-
1. प्रारंभिक चरण (अक्सर बिना लक्षण) Early stages (often without symptoms):
इस दौरान कोई स्पष्ट लक्षण दिखाई नहीं देते। लेकिन मूत्र परीक्षणों के माध्यम से किडनी के कार्य में आए परिवर्तन का आसानी से पता लगाया जा सकता है। इसमें आप (डॉक्टर) पेशाब में प्रोटीन की उपस्थिति जांचने के लिए माइक्रोएल्ब्यूमिन जांच करवा सकते हैं।
2. जैसे-जैसे स्थिति बढ़ती है As the condition progresses:
सूजन (एडिमा) (swelling (edema) - द्रव प्रतिधारण (fluid retention) सूजन का कारण बन सकता है, विशेष रूप से पैरों, टखनों और पैरों में।
मूत्र में प्रोटीन (प्रोटीनुरिया) (protein in the urine (proteinuria) - यह शुरूआती लक्षणों में से एक है और जैसे-जैसे नेफ्रोपैथी बिगड़ती है पेशाब में प्रोटीन की मात्रा बढ़ती हैं।
उच्च रक्तचाप (high blood pressure) - किडनी अपशिष्ट उत्पादों को फ़िल्टर करने के अलावा रक्तचाप को नियंत्रित करने में मदद करती हैं, जो किडनी खराब होने पर अनियंत्रित हो जाता है। परिणामस्वरुप किडनी खराब होने पर रक्तचाप बढ़ जाता है।
3. उन्नत चरण Advanced stages
थकान और कमज़ोरी (fatigue and weakness) - उन्नत चरण आने तक किडनी रक्त से अपशिष्ट उत्पादों को कुशलतापूर्वक फ़िल्टर नहीं कर पाती, जिससे शरीर में विषाक्त पदार्थों का निर्माण बढ़ता है और वह कमजोरी का कारण बनते हैं।
पेशाब के पैटर्न में परिवर्तन (changes in urination patterns) - इसमें पेशाब में सामान्य से वृधि (विशेष रूप से रात में) या पेशाब में कमी हो सकती है।
मतली और उल्टी (nausea and vomiting) - रक्तप्रवाह (यूरीमिया – uremia) में अपशिष्ट उत्पादों का निर्माण मतली का कारण बन सकता है।
सांस की तकलीफ (shortness of breath) - फेफड़ों में तरल पदार्थ का निर्माण (फुफ्फुसीय शोफ) सांस लेने में मुश्किल पैदा कर सकता है।
भूख न लगना (loss of appetite) - जैसे-जैसे किडनी का कार्य कम होता जाता है, व्यक्ति खाने में रुचि खो सकता है।
डायबिटिक नेफ्रोपैथी होने के क्या कारण हैं? What are the causes of diabetic nephropathy?
डायबिटिक नेफ्रोपैथी एक ऐसी किडनी की बीमारी है जो मधुमेह की जटिलता के रूप में होती है। विशेष रूप से उन व्यक्तियों में जो समय के साथ रक्त शर्करा के स्तर (blood glucose level) को ठीक से नियंत्रित नहीं कर पाते हैं। इस स्थिति की विशेषता किडनी के फ़िल्टरिंग इकाइयों को नुकसान पहुँचाना है जिससे किडनी की शिथिलता होती है। मधुमेह नेफ्रोपैथी के विकास में कई कारक योगदान करते हैं जो निम्न वर्णित हैं :-
क्रोनिक हाइपरग्लाइसेमिया (उच्च रक्त शर्करा) (chronic hyperglycemia (high blood sugar) :- समय के साथ, उच्च रक्त शर्करा का स्तर किडनी सहित रक्त वाहिकाओं को नुकसान पहुंचा सकता है। यह क्षति किडनी की रक्त से अपशिष्ट को ठीक से फिल्टर करने की क्षमता को बाधित करती है।
हाइपरटेंशन (hypertension) :- उच्च रक्तचाप, जो अक्सर मधुमेह वाले लोगों में होता है, किडनी की छोटी रक्त वाहिकाओं को और नुकसान पहुंचा सकता है और किडनी के कार्य में गिरावट को तेज कर सकता है। उच्च रक्तचाप और मधुमेह किडनी की क्षति पर एक सहक्रियात्मक प्रभाव डाल सकते हैं।
आनुवांशिक कारक (genetic factors) :- आनुवंशिक प्रवृत्ति मधुमेह अपवृक्कता के विकास में एक भूमिका निभाती है। मधुमेह से पीड़ित कुछ व्यक्तियों में उनके आनुवंशिक मेकअप के कारण किडनी की जटिलताएं विकसित होने की अधिक संभावना हो सकती है।
सूजन और ऑक्सीडेटिव तनाव (inflammation and oxidative stress) :- लगातार उच्च रक्त शर्करा के कारण प्रतिक्रियाशीलऑक्सीजन प्रजातियाँ (Reactive Oxygen Species) का उत्पादन होता है। यह ऑक्सीडेटिव तनाव और सूजन का कारण बन सकता है। यह किडनी के उत्तकों को नुकसान पहुँचाता है और किडनी में फाईब्रोसिस (fibrosis) को बढ़ावा देता है।
असामान्य प्रोटीन मेटाबॉलिज्म (abnormal protein metabolism) :- मधुमेह में, असामान्य प्रोटीन टूटने से कुछ अणुओं की अधिकता हो सकती है जो किडनी की निस्पंदन इकाइयों को नुकसान पहुंचाते हैं। प्रोटीनुरिया डायबिटिक नेफ्रोपैथी का एक अहम् लक्षण है।
उन्नत ग्लाइकेशन एंड प्रोडक्ट्स (Advanced Glycation End Products – AGEs) :- उच्च रक्त शर्करा के स्तर से उन्नत ग्लाईकेशनएंड प्रोडक्ट्स का निर्माण होता है जो कि हानिकारक यौगिक हैं। यह सूजन, फाइब्रोसिस और किडनी कोशिकाओं के कार्य को प्रभावित कर के किडनी को नुकसान पहुंचाते हैं।
डिस्लिपिडेमिया (dyslipidemia) :- रक्त में वसा के उच्च स्तर (जैसे कोलेस्ट्रॉल और ट्राइग्लिसराइड्स) मधुमेह में आम हैं और किडनी में रक्त वाहिका रोग की संभावना को और बढ़ाकर किडनी को नुकसान पहुंचा सकते हैं।
मोटापा (obesity) :- अत्यधिक शारीरिक वजन, विशेष रूप से पेट का मोटापा, इन्सुलिन प्रतिरोध, उच्च रक्तचाप और अन्य चयापचय संबंधी गड़बड़ी को खराब कर सकता है जो डायबिटिक नेफ्रोपैथी के जोखिम को बढ़ाते हैं।
मधुमेह की अवधि (duration of diabetes) :- किसी व्यक्ति को जितनी अधिक देर तक मधुमेह होता है, डायबिटिक नेफ्रोपैथी होने का जोखिम उतना ही अधिक होता है। यह स्थिति आमतौर पर कई वर्षों तक खराब नियंत्रित रक्त शर्करा के स्तर के बाद विकसित होती है।
खराब तरीके से नियंत्रित रक्त शर्करा स्तर (poorly controlled blood sugar levels) :- उचित रक्त शर्करा प्रबन्धन की कमी से नेफ्रोपैथी सहित मधुमेह संबंधी जटिलताओं का खतरा बढ़ जाता है। अच्छे रक्त शर्करा नियंत्रण को बनाए रखने से किडनी की क्षति की प्रगति को रोकने या धीमा करने में मदद मिल सकती है।
क्या डायबिटिक नेफ्रोपैथी के कारण हाई ब्लड प्रेशर की समस्या हो सकती है? Can diabetic nephropathy cause high blood pressure?
हाँ, डायबिटिक नेफ्रोपैथी की वजह से हाइपरटेंशन यानि हाई ब्लड प्रेशर की समस्या हो सकती है। बाकी तरह से किडनी खराब होने पर भी किडनी अपना काम ठीक से नहीं कर पाती और उसकी वजह से ब्लड में सोडियम के साथ-साथ बाकी अन्य अपशिष्ट उत्पादों की मात्रा बढ़ने लगती है जिसकी वजह से ब्लड प्रेशर हाई हो जाता है। डायबिटीज से उत्पन्न पेरिफेरल वासोकोंस्ट्रीक्श्न के विघटन (Disruption of generated peripheral vasoconstriction) से भी हाई ब्लड प्रेशर का खतरा बढ़ जाता है। अगर इस दौरान किडनी रोगी को पेशाब ठीक से आने लगे तो ऐसे में ब्लड प्रेशर को काबू किया जा सकता है।
डायबिटिक नेफ्रोपैथी का निदान कैसे किया जाता है? How is diabetic nephropathy diagnosed?
मधुमेह अपवृक्कता का निदान नैदानिक मूल्यांकन, मूत्र परीक्षण, रक्त परीक्षण और इमेजिंग अध्ययनों के संयोजन के माध्यम से किया जाता है। मधुमेह अपवृक्कता के निदान में मुख्य चरण इस प्रकार हैं :-
1. मूत्र परीक्षण (Urine Tests)
मूत्र एल्बुमिन-टू-क्रिएटिनिन अनुपात (Urine albumin-to-creatinine ratio – ACR) :- यह मधुमेह अपवृक्कता के शुरुआती लक्षणों में से एक है। यह मूत्र में एल्बुमिन (एक प्रकार का प्रोटीन) की मात्रा को मापता है, जो किडनी के कार्य में गिरावट आने पर बढ़ जाता है। एल्बुमिन में लगातार वृद्धि किडनी की क्षति का एक मजबूत संकेतक है।
सामान्य ACR: 30 mg/g से कम
माइक्रोएल्ब्यूमिन्यूरिया (प्रारंभिक चरण): 30-300 mg/g
मैक्रोएल्ब्यूमिन्यूरिया (बाद का चरण): 300 mg/g से अधिक
मूत्र डिपस्टिक (Urine dipstick) :- यह परीक्षण मूत्र में प्रोटीन की उपस्थिति दिखा सकता है, हालांकि यह ACR परीक्षण की तुलना में कम संवेदनशील है।
2. रक्त परीक्षण (Blood Tests)
सीरम क्रिएटिनिन (Serum creatinine) :- यह किडनी के कार्य का माप है। सीरम क्रिएटिनिन के स्तर में वृद्धि खराब किडनी फ़ंक्शन को इंगित करती है।
अनुमानित ग्लोमेरुलर निस्पंदन दर (Estimated glomerular filtration rate – eGFR) :- यह परीक्षण क्रिएटिनिन के स्तर, आयु, लिंग और नस्ल के आधार पर किडनी फ़ंक्शन का अनुमान लगाता है। घटता हुआ eGFR खराब किडनी फ़ंक्शन का संकेत दे सकता है।
3. रक्तचाप (Blood Pressure)
उच्च रक्तचाप मधुमेह अपवृक्कता का कारण और परिणाम दोनों है। रक्तचाप की निगरानी निदान और प्रबंधन का एक महत्वपूर्ण हिस्सा है।
4. किडनी बायोप्सी (शायद ही कभी आवश्यक) (Kidney Biopsy)
कुछ मामलों में, जब निदान स्पष्ट नहीं होता है या यदि डायबिटिक नेफ्रोपैथी को अन्य किडनी रोगों से अलग करने की आवश्यकता होती है, तो किडनी बायोप्सी की जा सकती है। इसमें माइक्रोस्कोप के नीचे विश्लेषण करने के लिए किडनी से एक छोटा ऊतक नमूना लेना शामिल है।
5. किडनी इमेजिंग (वैकल्पिक) (Kidney Imaging)
किडनी के आकार और संरचना का आकलन करने के लिए अल्ट्रासाउंड (ultrasound) किया जा सकता है। मधुमेह अपवृक्कता के कारण प्रारंभिक अवस्था में किडनी बढ़ सकती है और बाद के चरणों में सिकुड़ सकती है।
निदान के मानदंड -
माइक्रोएल्ब्यूमिन्यूरिया (Microalbuminuria) - किडनी नेफ्रोपैथी का पहला संकेत।
प्रोटीन्यूरिया (Proteinuria) - जैसे-जैसे बीमारी बढ़ती है, मूत्र में अधिक प्रोटीन दिखाई देता है।
ईजीएफआर में गिरावट (Decrease in eGFR) - प्रगतिशील किडनी फ़ंक्शन हानि।
किडनी नेफ्रोपैथी का प्रारंभिक पता लगाना महत्वपूर्ण है, क्योंकि यह आगे की किडनी क्षति को धीमा करने या रोकने के लिए प्रारंभिक हस्तक्षेप की अनुमति देता है।
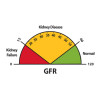
डायबिटिक नेफ्रोपैथी के कितने चरण हैं? What are the stages of diabetic nephropathy?
एक्यूट किडनी डिजीज (acute kidney disease) के अलावा किडनी खराब होने में काफी लंबा समय लगता है जिसे 5 चरणों में विभाजित किया जा सकता है। अन्य क्रोनिक किडनी डिजीज की ही तरह डायबिटिक नेफ्रोपैथी में भी किडनी 5 चरणों में खराब होती है जिसे ग्लोमेरुलर निस्पंदन दर (जीएफआर) (Glomerular filtration rate – GFR) स्तर के आधार पर चरणों में बांटा जाता है। जैसे-जैसे GFR स्तर गिरता है वैसे-वैसे किडनी खराब होती रहती है या कहें कि किडनी फेल्योर का स्टेज पता लगता है। आप निम्न सारणी की मदद से इसे समझ सकते हैं :-
90 या उससे अधिक का GFR सामान्य श्रेणी में होता है। 60 से नीचे जीएफआर का मतलब किडनी की बीमारी हो सकती है। 15 या इससे कम जीएफआर का मतलब किडनी फेल होना हो सकता है।
डायबिटिक नेफ्रोपैथी का उपचार कैसे किया जा सकता है? How can diabetic nephropathy be treated?
किडनी नेफ्रोपैथी के उपचार में अंतर्निहित डायबिटीज का प्रबन्धन करना और किडनी की क्षति में योगदान देने वाले जोखिम कारकों को नियंत्रित करना शामिल है। इसका लक्ष्य रोग की प्रगति को धीमा करना, जतिलातों को रोकना, किडनी के कार्य में सुधार और उसे बनाए रखना है। यहाँ उपचार के लिए एक व्यापक दृष्टिकोण दिया गया है :-
1. रक्त शर्करा नियंत्रण (ग्लाइसेमिक नियंत्रण) Blood Sugar Control (Glycemic Control)
किडनी नेफ्रोपैथी की प्रगति को रोकने या धीमा करने के लिए रक्त शर्करा पर सख्त नियंत्रण महत्वपूर्ण है। रक्त शर्करा के स्तर को लक्ष्य सीमा के भीतर रखने से गुर्दे की क्षति के जोखिम को कम करने में मदद मिल सकती है।
इंसुलिन या मौखिक हाइपोग्लाइसेमिक एजेंट दवाओं का उपयोग रक्त शर्करा के स्तर को प्रबंधित करने के लिए किया जाता है।
उपवास और भोजन के बाद (भोजन के बाद) माप के माध्यम से रक्त शर्करा के स्तर की नियमित निगरानी की सिफारिश की जाती है।
2. रक्तचाप प्रबंधन Blood Pressure Management
उच्च रक्तचाप डायबिटिक नेफ्रोपैथिक का एक कारण और परिणाम दोनों है, और इसे नियंत्रित करने से गुर्दे के कार्य को बनाए रखने में मदद मिल सकती है। मधुमेह अपवृक्कता वाले लोगों के लिए लक्ष्य रक्तचाप आम तौर पर 140/90 mm Hg से कम होता है, लेकिन कुछ मामलों में, यह और भी कम हो सकता है।
एंजियोटेंसिन-कनवर्टिंग एंजाइम इनहिबिटर (एसीई इनहिबिटर) (Angiotensin-converting enzyme inhibitors (ACE inhibitors) या एंजियोटेंसिन II रिसेप्टर ब्लॉकर्स (Angiotensin II receptor blockers (ARBs) आमतौर पर निर्धारित किए जाते हैं क्योंकि वे रक्तचाप को कम करने में मदद करते हैं और प्रोटीनुरिया (मूत्र में प्रोटीन की मात्रा) को कम करके गुर्दे की रक्षा भी करते हैं।
रक्तचाप को नियंत्रित करने के लिए मूत्रवर्धक (diuretic) या कैल्शियम चैनल अवरोधकों का भी उपयोग किया जा सकता है।
3. प्रोटीनुरिया को नियंत्रित करना Controlling Proteinuria
एसीई अवरोधक और एआरबी प्रोटीनुरिया को कम करने में विशेष रूप से महत्वपूर्ण हैं, जो किडनी की क्षति का एक प्रमुख संकेत है। ये दवाएँ न केवल रक्तचाप को कम करती हैं, बल्कि मूत्र में प्रोटीन के रिसाव को कम करने में भी मदद करती हैं, जो किडनी की क्षति का संकेत है।
4. कोलेस्ट्रॉल प्रबंधन Cholesterol Management
स्टेटिन (जैसे एटोरवास्टेटिन या सिमवास्टेटिन) अक्सर कोलेस्ट्रॉल के स्तर को नियंत्रित करने के लिए निर्धारित किए जाते हैं, विशेष रूप से एलडीएल (खराब कोलेस्ट्रॉल)। उच्च कोलेस्ट्रॉल किडनी की क्षति को तेज कर सकता है, और स्टैटिन हृदय संबंधी जटिलताओं (cardiovascular complications) के जोखिम को कम करने में मदद करते हैं, जो डायबिटिक नेफ्रोपैथिक वाले रोगियों में आम हैं।
5. आहार परिवर्तन Dietary Changes
किडनी पर बोझ को कम करने के लिए कम सोडियम (low sodium), कम प्रोटीन (low protein) वाले आहार की सिफारिश की जा सकती है। नमक का सेवन कम करने से रक्तचाप को नियंत्रित करने और किडनी पर तनाव कम करने में मदद मिलती है।
कम वसा वाला आहार (low fat food) कोलेस्ट्रॉल के स्तर को प्रबंधित करने में मदद करता है।
एक आहार विशेषज्ञ से परामर्श किया जा सकता है ताकि एक व्यक्तिगत भोजन योजना बनाई जा सके जो किडनी के स्वास्थ्य के साथ रक्त शर्करा नियंत्रण को संतुलित करती है।
6. इलेक्ट्रोलाइट्स और द्रव संतुलन का प्रबंधन Managing Electrolytes and Fluid Balance
गुर्दे के कार्य (सीरम क्रिएटिनिन, ईजीएफआर) और इलेक्ट्रोलाइट स्तर (जैसे पोटेशियम [potassium], सोडियम और फॉस्फेट [phosphate]) की निगरानी करना महत्वपूर्ण है क्योंकि गुर्दे का कार्य कम हो जाता है।
उन्नत डायबिटिक नेफ्रोपैथिक वाले रोगियों को द्रव प्रबंधन (fluid management) या डायलिसिस की आवश्यकता हो सकती है यदि उनके गुर्दे अब रक्त से अपशिष्ट को ठीक से फ़िल्टर नहीं कर सकते हैं।
7. SGLT2 अवरोधक SGLT2 Inhibitors
SGLT2 अवरोधक (जैसे, एम्पाग्लिफ्लोज़िन [Empagliflozin], कैनाग्लिफ्लोज़िन [Canagliflozin]) जैसी दवाएँ डायबिटिक नेफ्रोपैथिक वाले लोगों में गुर्दे की सुरक्षा में मदद करती हैं। वे गुर्दे में ग्लूकोज पुनःअवशोषण को कम करके, रक्त शर्करा को कम करके काम करते हैं, और प्रोटीनुरिया को कम करके और गुर्दे की बीमारी की प्रगति को धीमा करके गुर्दे की सुरक्षात्मक प्रभाव दिखाते हैं।
8. अन्य जटिलताओं का उपचार Treatment of Other Complications
एनीमिया (anemia) - गुर्दे की बीमारी एरिथ्रोपोइटिन उत्पादन में कमी का कारण बन सकती है, जिससे एनीमिया हो सकता है। यदि एनीमिया विकसित होता है, तो एरिथ्रोपोएसिस-उत्तेजक एजेंट (Erythropoiesis-Stimulating Agents – ESA) या आयरन सप्लीमेंट (iron supplement) निर्धारित किए जा सकते हैं।
एसिड-बेस बैलेंस (acid-base balance) - उन्नत चरणों में, किडनी की बीमारी शरीर के एसिड-बेस बैलेंस को प्रभावित कर सकती है। उपचार में एसिडोसिस को ठीक करने के लिए दवाएं शामिल हो सकती हैं।
हड्डियों का स्वास्थ्य (bone health) - डायबिटिक नेफ्रोपैथिक खनिज हड्डी रोग का कारण बन सकती है, जिसके लिए फॉस्फेट बाइंडर (phosphate binder) या विटामिन डी सप्लीमेंट (vitamin d supplement) की आवश्यकता हो सकती है।
9. डायलिसिस और किडनी प्रत्यारोपण (अंतिम चरण की गुर्दे की बीमारी) Dialysis and Kidney Transplantation (End-Stage Renal Disease)
डायबिटिक नेफ्रोपैथिक के उन्नत चरणों में, जब किडनी का कार्य गंभीर रूप से खराब हो जाता है (आमतौर पर जब eGFR 15 mL/min से कम हो जाता है), शरीर से अपशिष्ट उत्पादों और अतिरिक्त तरल पदार्थ को निकालने के लिए डायलिसिस की आवश्यकता हो सकती है।
कुछ मामलों में, यदि किडनी अब काम नहीं कर रही है और डायलिसिस अब पर्याप्त नहीं है, तो किडनी प्रत्यारोपण पर विचार किया जा सकता है।
10. जीवनशैली में बदलाव Lifestyle Modifications
धूम्रपान बंद करना (stop smoking) - धूम्रपान से किडनी का कार्य खराब हो सकता है, इसलिए किडनी के स्वास्थ्य के लिए धूम्रपान छोड़ना महत्वपूर्ण है।
वजन प्रबंधन (weight management) - आहार और व्यायाम के माध्यम से स्वस्थ वजन बनाए रखने से रक्त शर्करा नियंत्रण में सुधार हो सकता है और किडनी पर दबाव कम हो सकता है।
व्यायाम (exercise) - नियमित शारीरिक गतिविधि रक्त शर्करा के स्तर और रक्तचाप को नियंत्रित करने में मदद करती है।
11. नियमित निगरानी Regular Monitoring
किडनी के कार्य (eGFR, मूत्र एल्बुमिन) और अन्य स्वास्थ्य मापदंडों की निगरानी के लिए स्वास्थ्य सेवा प्रदाता के साथ लगातार जांच उपचार को समायोजित करने और जटिलताओं को रोकने के लिए महत्वपूर्ण है।
इष्टतम प्रबंधन सुनिश्चित करने के लिए रक्तचाप, रक्त शर्करा और कोलेस्ट्रॉल के स्तर की नियमित निगरानी की जानी चाहिए।
क्या डायबिटिक नेफ्रोपैथी को ठीक किया जा सकता है? Can diabetic nephropathy be cured?
डायबिटिक नेफ्रोपैथी, जो दीर्घकालिक मधुमेह के कारण गुर्दे की क्षति है, पूरी तरह से ठीक नहीं हो सकती। हालांकि, इसे प्रबंधित किया जा सकता है और उचित उपचार और जीवनशैली में बदलाव के साथ इसकी प्रगति को काफी हद तक धीमा किया जा सकता है।
क्या डायबिटिक नेफ्रोपैथी से बचाव संभव है? What to do to avoid diabetic nephropathy?
हां, मधुमेह के सक्रिय प्रबंधन और जीवनशैली में कुछ बदलावों के माध्यम से डायबिटिक नेफ्रोपैथी को अक्सर रोका जा सकता है या इसकी प्रगति को धीमा किया जा सकता है। रोकथाम की कुंजी प्रारंभिक हस्तक्षेप और रक्त शर्करा और अन्य संबंधित स्वास्थ्य कारकों पर अच्छा नियंत्रण है। यहाँ कई महत्वपूर्ण कदम दिए गए हैं जो डायबिटिक नेफ्रोपैथी के विकास के जोखिम को कम करने में मदद कर सकते हैं:
1. अच्छा रक्त शर्करा नियंत्रण बनाए रखें Maintain Good Blood Sugar Control
लक्ष्य रक्त शर्करा के स्तर (target blood sugar levels) - किडनी को नुकसान से बचाने के लिए रक्त शर्करा के स्तर को एक लक्ष्य सीमा के भीतर रखना महत्वपूर्ण है। रक्त शर्करा की नियमित निगरानी और उपचार योजनाओं को समायोजित करने के लिए स्वास्थ्य सेवा प्रदाता के साथ काम करना आवश्यक है।
दवाएँ (medicine) - मधुमेह वाले लोगों को रक्त शर्करा के स्तर को नियंत्रित करने में मदद करने के लिए इंसुलिन या मौखिक हाइपोग्लाइसेमिक एजेंट (Oral hypoglycemic agents) जैसी दवाएँ दी जा सकती हैं।
2. रक्तचाप को नियंत्रित करें Control Blood Pressure
लक्षित रक्तचाप के स्तर (target blood pressure levels) - उच्च रक्तचाप मधुमेह वाले लोगों में किडनी की क्षति को बढ़ा सकता है। स्वस्थ रक्तचाप लक्ष्य के लिए लक्ष्य बनाना महत्वपूर्ण है, जो अक्सर 130/80 mmHg से कम होता है।
एसीई अवरोधक या एआरबी (ACE inhibitors or ARBs) - एसीई अवरोधक या एंजियोटेंसिन रिसेप्टर ब्लॉकर्स (एआरबी) जैसी दवाएं आमतौर पर न केवल रक्तचाप को नियंत्रित करने के लिए बल्कि गुर्दे की सुरक्षा के लिए भी निर्धारित की जाती हैं।
3. स्वस्थ आहार Healthy Diet
कम सोडियम और कम प्रोटीन वाला आहार (a low-sodium and low-protein diet) - कम सोडियम और प्रोटीन सेवन वाला किडनी के अनुकूल आहार किडनी के कार्य को सुरक्षित रखने में मदद कर सकता है। एक आहार विशेषज्ञ एक अनुकूलित भोजन योजना बनाने में मदद कर सकता है।
संतुलित कार्बोहाइड्रेट (balanced carbohydrates) - नियंत्रित कार्बोहाइड्रेट सेवन वाला संतुलित आहार रक्त शर्करा के स्तर को नियंत्रित करने में मदद करता है और जटिलताओं के जोखिम को कम करता है।
4. स्वस्थ वजन बनाए रखें Maintain a Healthy Weight
व्यायाम (exercise) - नियमित शारीरिक गतिविधि रक्त शर्करा और रक्तचाप दोनों को प्रबंधित करने में मदद करती है, वजन कम करती है और किडनी को नुकसान के जोखिम को कम करती है।
वजन प्रबंधन (weight management) - आहार और व्यायाम के संयोजन के माध्यम से स्वस्थ वजन बनाए रखना मधुमेह अपवृक्कता के जोखिम को काफी कम कर सकता है।
5. धूम्रपान से बचें Avoid Smoking
धूम्रपान छोड़ें (quit smoking) - धूम्रपान डायबिटिक नेफ्रोपैथी के विकास और प्रगति के लिए एक प्रमुख जोखिम कारक है। यह गुर्दे की क्षति और हृदय रोग के जोखिम को बढ़ाता है। जटिलताओं को रोकने में धूम्रपान छोड़ना सबसे महत्वपूर्ण कदमों में से एक है।
6. नियमित निगरानी Regular Monitoring
किडनी फंशन टेस्ट (kidney function test) - नियमित मूत्र परीक्षण (जैसे, एल्ब्यूमिन-टू-क्रिएटिनिन अनुपात) और किडनी के कार्य की निगरानी के लिए रक्त परीक्षण (जैसे, क्रिएटिनिन स्तर [creatinine level] और ग्लोमेरुलर निस्पंदन दर, जीएफआर [Glomerular filtration rate, GFR]) किडनी की क्षति के शुरुआती लक्षणों को पकड़ने के लिए आवश्यक हैं।
वार्षिक जांच (annual check-up) - मधुमेह वाले लोगों को सालाना अपने किडनी की जांच करानी चाहिए, खासकर अगर उन्हें कई सालों से मधुमेह है।
7. कोलेस्ट्रॉल के स्तर को प्रबंधित करें Manage Cholesterol Levels
स्वस्थ कोलेस्ट्रॉल स्तर (healthy cholesterol levels) - ऊंचा कोलेस्ट्रॉल स्तर किडनी की क्षति (kidney damage) में योगदान कर सकता है। कोलेस्ट्रॉल को कम करने और गुर्दे की बीमारी के जोखिम को कम करने में मदद करने के लिए स्टैटिन जैसी दवाएं निर्धारित की जा सकती हैं।
8. हाइड्रेटेड रहें Stay Hydrated
पर्याप्त तरल पदार्थ का सेवन (adequate fluid intake) - बहुत सारा पानी पीना (जैसा कि डॉक्टर द्वारा सुझाया गया है) किडनी के कार्य का समर्थन कर सकता है और उचित जलयोजन बनाए रखने में मदद कर सकता है।
इन निवारक उपायों का पालन करके आप, मधुमेह वाले लोग मधुमेह अपवृक्कता के विकास के अपने जोखिम को काफी कम कर सकते हैं या इसकी प्रगति को धीमा कर सकते हैं।

Mr. Ravi Nirwal
Mr. Ravi Nirwal is a Medical Content Writer at IJCP Group with over 6 years of experience. He specializes in creating engaging content for the healthcare industry, with a focus on Ayurveda and clinical studies. Ravi has worked with prestigious organizations such as Karma Ayurveda and the IJCP, where he has honed his skills in translating complex medical concepts into accessible content. His commitment to accuracy and his ability to craft compelling narratives make him a sought-after writer in the field.



.jpg)
.jpg)

.jpg)




Please login to comment on this article